Disponibilizado por Dr. Pixel*
Autores: Kairo Silveira¹ | Bruna Zaidan²
Introdução
O câncer de próstata é o câncer mais comum entre os homens no Brasil (excetuando-se o câncer de pele não melanoma), respondendo por 31,7% dos casos (INCA-2018) e também é a segunda causa mais comum de morte por câncer nesta população.
Em contrapartida, com a disseminação e o relativo sucesso dos programas de rastreamento, o diagnóstico passou a ser mais precoce, propiciando um declínio sucessivo das taxas de mortalidade, ao mesmo tempo em que os índices de sobrevida em cinco anos continuam crescendo.
Todavia, é um território científico permeado de incertezas. Os maiores estudos conduzidos para mostrar benefício do screening tem resultados conflitantes (ERPSC – estudo europeu – e o PLCO – estudo norte americano).
De todo modo, a eficácia dos métodos de imagem é determinante tanto para o diagnóstico acertado e mais precoce, bem como para a escolha da melhor estratégia terapêutica.
Anatomia
A próstata é dividida em três grandes zonas:
- Periférica
- Transição
- Central
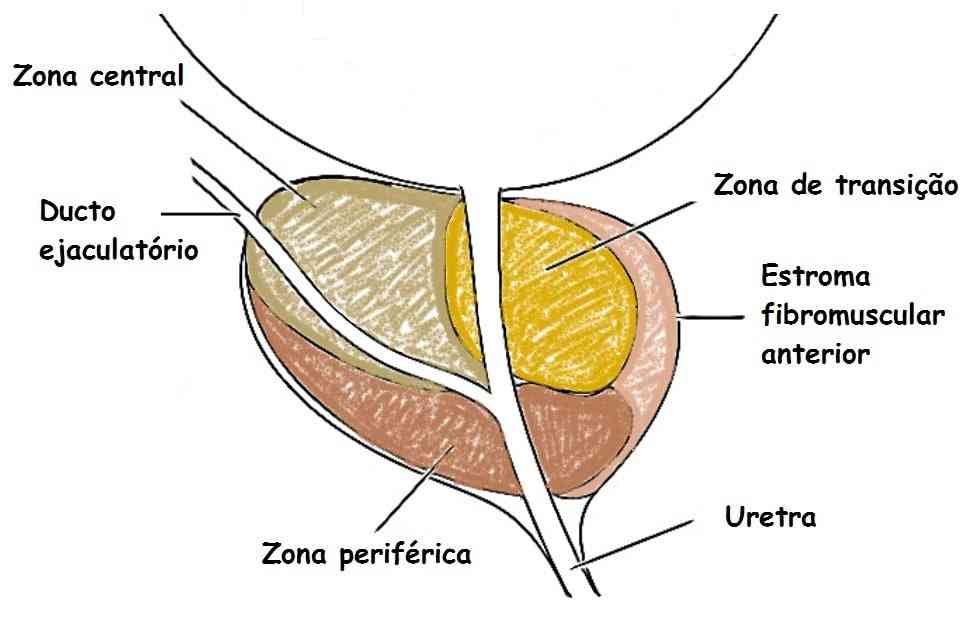

A zona periférica envolve a porção mais posterior, lateral e apical da próstata. Constitui 70% do tecido glandular e também em 70% dos casos é a sede inicial do câncer de próstata.
|
A zona central está localizada superior e posteriormente à uretra proximal, constitui 20% do tecido glandular, mas somente 5% dos casos de câncer de próstata começam nessa região.
Por fim, a zona de transição está localizada imediatamente anterior e lateral à uretra proximal, constitui 5% do tecido glandular e é a sede inicial de 25% dos casos de câncer de próstata.
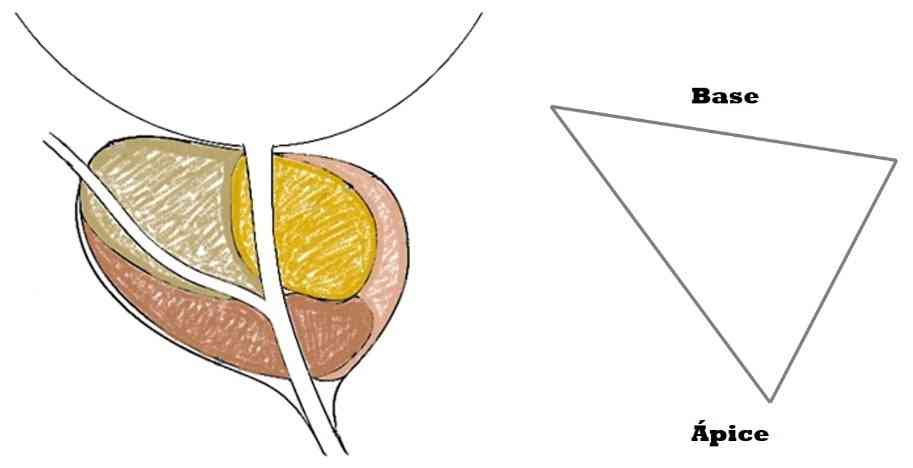
Há um curioso detalhe anatômico e de nomenclatura na próstata: se a considerarmos como um triângulo que tem seu vértice apontado para baixo, chamaremos de ‘base’ a sua porção superior (em contato com a bexiga) e de ‘ápice’ seu extremo inferior. Isto será especialmente importante na biópsia de próstata. Veja a figura:
Anatomia pelos métodos de imagem:
A zona periférica na ressonância magnética possui alta intensidade de sinal em imagens ponderadas em T2. Já na ultrassonografia, tende a ser hiperecogênica e é delimitada internamente por uma faixa hipoecoica que a separa da glândula central.
A zona central e a zona de transição são inseparáveis aos métodos de imagem (tanto na ressonância magnética como na ultrassonografia) e são referidas em conjunto como “glândula central”. Na RM as duas têm menor intensidade de sinal do que a glândula periférica nas imagens ponderadas em T2.

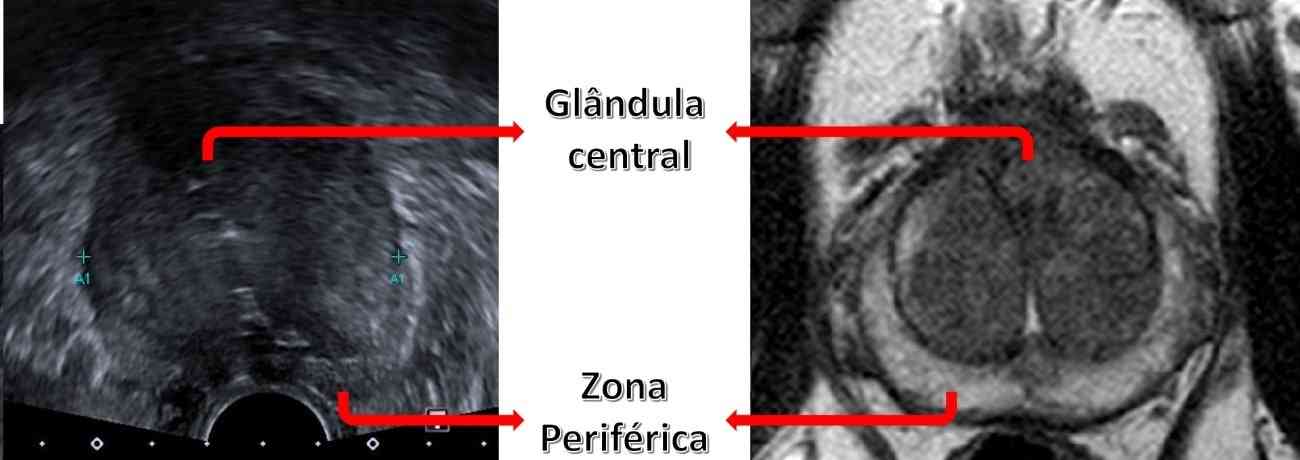


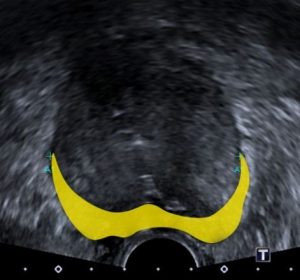
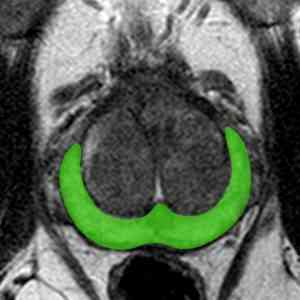
Imagem de ultrassonografia, a zona periférica foi marcada em amarelo e à direita, corte axial de RM em T2, a mesma região é marcada em verde.
Métodos de avaliação por imagem
Ultrassonografia:
Trata-se de um método de ampla disponibilidade e boa resolução espacial; e ainda é o principal guia na realização de biópsias. Dentre os achados suspeitos incluem-se:
- Formação nodular ou assimetria, especialmente se hipoecoica e na zona periférica.
- Fluxo aumentado ao estudo Doppler.
- Extensão extraprostática.
- Linfonodomegalia pélvica periprostática.
Recentemente, duas outras características têm ganho espaço: (1) fluxo aumentado ao estudo com contraste ultrassonográfico e (2) dureza à sonoelastografia. O uso de agentes de contraste ultrassonográficos baseados em microbolhas mostrou-se promissor para melhorar a visualização de lesões e para dirigir as biópsias; há relatos de sensibilidade que chegam a 81% para detecção do câncer de próstata. Da mesma forma, resultados preliminares de estudos experimentais de sonoelastografia (que representa áreas de endurecimento da próstata) são também promissores, indicando boas taxas de sensibilidade.
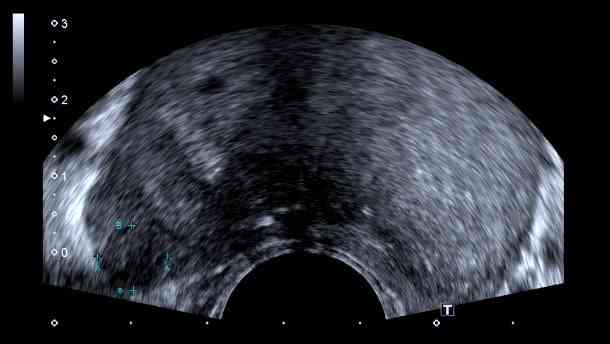
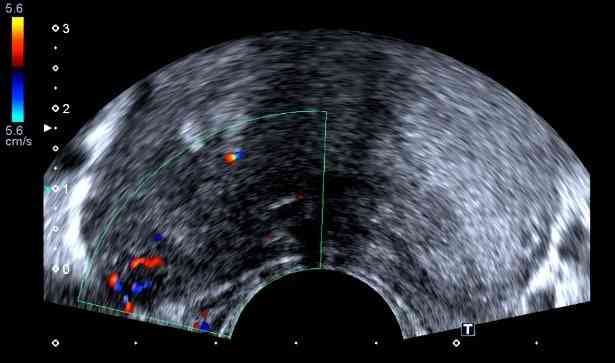
Imagens ultrassonográficas da próstata, demonstrando formação nodular hipoecoica na zona periférica à direita, com fluxo aumentado ao estudo Doppler – achados suspeitos para malignidade.
Ressonância magnética:
A ressonância magnética da próstata, no seu protocolo multiparamétrico, tem ganho destaque em vários estudos recentes que enfatizam seu poder diagnóstico e excelente resolução anatômica.
O protocolo básico de aquisição das imagens inclui ponderações em T2, difusão e estudo dinâmico pós-contraste (por isso o nome de RM multiparamétrica). Também podem ser realizadas as sequências T1 e espectroscopia (menos frequentemente).
A análise das imagens é realizada de forma estruturada, conforme proposto pelo PI-RADS (Sistema de Dados e Relatórios de Imagem da Próstata), atualmente em sua segunda versão. Esse sistema de laudos, como outros “N-RADS” que se multiplicaram recentemente, objetiva sistematizar e unificar a análise das imagens, fornecendo parâmetros para caracterização e estratificação de risco de potenciais lesões suspeitas.
Em resumo, os achados suspeitos na ressonância magnética são:
Principais:
- Hipossinal em imagens ponderadas em T2
- Restrição à difusão (com confirmação pelo mapa ADC)
Outros:
- Combinação de pico de realce precoce (wash-in) e clareamento rápido (wash-out) no estudo contrastado dinâmico.
Pontua-se que este é o primeiro de uma série de artigos sobre a imagem da próstata e em momento oportuno teremos a oportunidade de aprofundar a discussão acerca dos achados da RM. Todos os textos estarão disponíveis no Dr. Pixel.
Exemplificam-se os achados da RM com o mesmo caso utilizado acima para ilustração dos achados ultrassonográficos. Além do objetivo pedagógico, explicita a importância da correlação entre os métodos, algo fundamental na rotina do radiologista.
Serão mostradas sequencialmente a análise dirigida deste nódulo prostático. Veja:

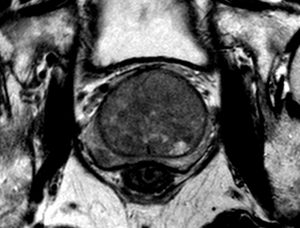
RM da próstata, corte axial, ponderado em T2, demonstrando área nodular de hipossinal na zona periférica à direita (com correlação perfeita com o achado ultrassonográfico).

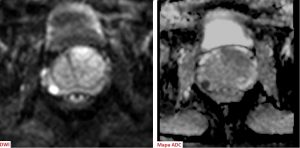
RM da próstata, corte coronal: o hipersinal nodular na difusão – DWI (à esquerda) é confirmado pelo hipossinal no mapa ADC (à direita) em região concordante. Estes achados sugerem maior densidade tecidual da lesão – achado que é suspeito para malignidade.

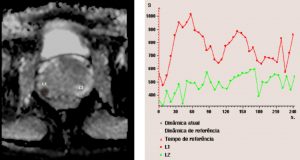
RM em estudo contrastado dinâmico demonstrando pico de realce precoce (wash-in), seguido de clareamento rápido (wash-out). Linha vermelha representa o comportamento do contraste na lesão e a linha verde em área tecidual de controle (próstata de morfologia e sinal normais).
Métodos de avaliação por amostragem tecidual
Biópsia
Deve-se ressaltar que apesar da evolução contínua dos métodos de imagem na busca do correto diagnóstico do câncer de próstata, em especial da ressonância magnética, o estudo histopatológico é crucial para o diagnóstico definitivo.
A indicação para a biópsia é clínica e geralmente ocorre a partir de um desses critérios:
- Identificação de nódulo no toque retal.
- Níveis elevados de PSA (acima de 4,0 ng/mL) ou maior que 2,5 em pacientes jovens (com idade abaixo de 55 anos).
- Densidade de PSA > 0,15 ng/mL.
- Velocidade de aumento anual > 0,75 ng/mL.
Biópsia transretal guiada por US
A biópsia guiada pelo US transretal é ainda hoje considerada a abordagem padrão para biópsia de próstata. O procedimento consiste na coleta de pelo menos 12 fragmentos sob visualização direta (1 fragmento de cada região) e é realizado após aplicação de anestésico local em torno de ambos os feixes neurovasculares (bloqueio periprostático). É um exame que pode ser realizado em regime ambulatorial, com duração média de 20 minutos e baixa incidência de complicações (cerca de 2%).
Ainda assim, é um procedimento minimamente invasivo que precisa de orientações e preparos específicos.
Preparo para o exame:
- Preparo intestinal e modificações dietéticas: evidências demonstram que não há benefício destas técnicas nas taxas de complicações.
- Anticoagulantes e/ou antiagregantes: sua suspensão ou manutenção pré-biopsia é complexa e deve considerar os potenciais riscos e benefícios. Estudos recentes sugerem que uso contínuo de ácido acetilsalicílico (AAS) em baixas doses não resulta em aumento das complicações hemorrágicas graves. No entanto, de um modo geral, a maioria dos serviços ainda recomenda que AAS e outros anti-inflamatórios não esteroides devam ser suspensos 3 a 5 dias antes da biópsia, 7 dias para o clopidogrel e 14 dias para a ticlopidina.
- Antibioticoprofilaxia: trata-se da recomendação mais consensual, considerando a comprovada redução das taxas de complicações infecciosas. No entanto, o esquema a ser usado é também bastante controverso. Estudos recentes mostraram a não inferioridade da dose única, realizada 30 minutos a 1 hora antes do procedimento, em comparação aos esquemas com múltiplas doses. Em contrapartida, o esquema ainda hoje mais frequentemente usado é composto por uma fluoroquinolona por via oral 30 a 60 minutos antes da biópsia (geralmente norfloxacino 400 mg ou ciprofloxacino 500 mg), continuada de 12/12h por 2-3 dias após a biópsia.
Complicações
Embora complicações sérias sejam raras, todo procedimento tem seus riscos e as principais complicações são:
- Infecção: com o uso de antibiótico profilático esse risco é significativamente reduzido. No entanto, o paciente deve ser orientado a procurar um serviço de pronto-atendimento em caso de febre ou sintomas do trato urinário inferior sugestivos de infecção.
- Sangramento na urina: ocorre na maioria dos pacientes, geralmente de pequena intensidade e por duas a três semanas após o procedimento, com redução progressiva e curso autolimitado; não sendo considerado uma complicação. Mas sangramentos muito volumosos e persistentes, assim como dificuldade em urinar, deve motivar a procurar um serviço de pronto-atendimento
- Sangue no sêmen: a maioria dos pacientes terá algum sangue no sêmen por até seis semanas após este procedimento. Se continuar por mais tempo, um urologista deve ser consultado.
- Sangramento nas fezes: é muito comum e habitualmente ocorre nos primeiros dois a três dias após a biópsia e não deve durar mais que duas semanas. Em caso de sangramento intenso e persistente, o paciente deve procurar um serviço de pronto-atendimento.
- Obstrução urinária: pacientes com sintomas obstrutivos prostáticos podem com maior frequência podem evoluir com retenção urinária aguda, necessitando de avaliação médica.
- Reação alérgica: a algum dos medicamentos usados (na biopsia ou no preparo): embora o risco seja baixo (menos de um em 1.000), ele pode ser reduzido com o questionário pré-procedimento.
O grande inconveniente da biópsia guiada exclusivamente pelo US convencional é a alta taxa de resultados falso-negativos. Isto leva com relativa frequência a novas biópsias. Nestes casos, a taxa de detecção de câncer cai de 22-38% na biópsia inicial para 10-17% na segunda e 5-15% na terceira tentativa. Para melhorar o rendimento destes casos, alguns defendem o uso da “biópsia por saturação”, com o incremento no número de amostras (o número de fragmentos é variável, mas pode chegar a 30 amostras teciduais). Por outro lado, esse incremento pode representar aumento de complicações e desconforto para o paciente.
Regiões como a parte anterior da próstata são subamostrados na biopsia guiada pelo US transretal e evidências crescentes indicam que essas áreas podem abrigar tumores clinicamente significativos.
Biopsia guiada por RM:
Trata-se de um método realizado diretamente no aparelho de RM durante a aquisição das imagens de RM. Permite o direcionamento de lesões, geralmente com visualização do alvo durante a biópsia e com capacidade de confirmar o posicionamento de agulha de biópsia no alvo. No entanto, trata-se de uma técnica dispendiosa e com muito baixa disponibilidade, já que ocupa o aparelho de ressonância durante muito tempo, prejudicando a realização de outros exames.
Biopsia por fusão de imagens (US + RM):
Após a realização da RNM, as imagens são colocadas em uma parelho de US dotado de um software específico que o sobrepõe as imagens durante a ecografia prostática transretal, permitindo localizar em tempo real o local áreas consideradas suspeitas. Este é o método que mais tem ganhado espaço nos últimos anos, devido à alta sensibilidade na detecção dos achados e por ser mais facilmente reprodutível, no entanto, está associada a custos inicias na aquisição do software.
Biopsia com fusão cognitiva de imagens entre RM e US transretal:
Neste método, o médico faz uma associação mental entre as áreas suspeitas vistas na ressonância magnética e as imagens do US, buscando referências anatômicas que o guie durante o procedimento. As vantagens se devem ao significativo aumento na caracterização e detecção das lesões, por ser um método rápido e por usar uma tecnologia já implantada em muitos centros de diagnóstico. Por outro lado, além do aumento de custo, as lesões não são vistas em tempo real durante a biopsia, o que representa uma desvantagem quando comparado aos métodos usam a ressonância magnética com visualização das lesões em tempo real.
O mesmo caso usado para ilustrar os achados de imagem foi submetido a biopsia por fusão cognitiva de imagens entre RNM e US transretal. Além da amostragem da área suspeita (3 amostras), foi realizada a amostragem dos sextantes (12 fragmentos). Os achados da anatomia patológica foram os seguintes:

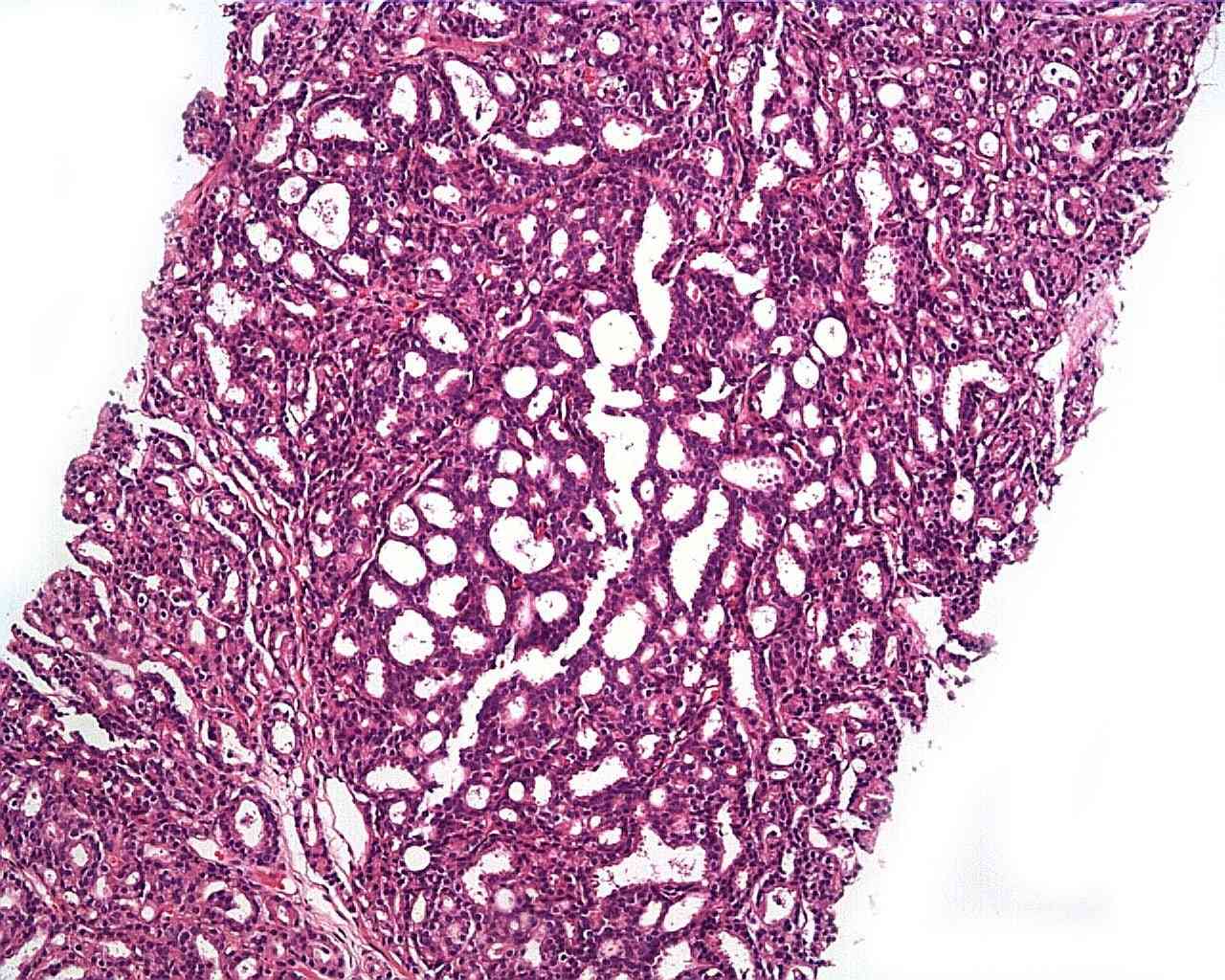
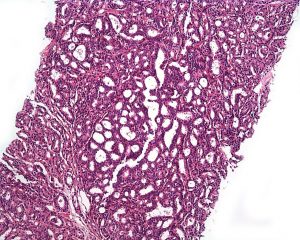
Nos 12 fragmentos amostrados dos sextantes não foram observadas alterações histológicas dignas de nota. Na amostragem em separado da área suspeita, foi observado em toda a extensão dos fragmentos:
– Desarranjo acinar e caráter infiltrativo do estroma, com ácinos pontiagudos e deformados, dissociando as fibras musculares. Os núcleos são hipercromáticos e dispostos em fileira única, com ausência de células basais.
Em conjunto, estas características morfológicas permitem o diagnóstico de adenocarcinoma acinar usual da próstata. Devido à proximidade dos ácinos neoplásicos (aspecto back-to-back) e aos seus contornos irregulares, formam um arranjo denominado cribriforme (semelhante à uma peneira), o que corresponde ao grau 4 da classificação histológica de Gleason. A contagem final de Gleason neste caso foi de 4+4=8 no nódulo suspeito.
Agradecimentos
Expressivos e extensos agradecimentos ao Prof. Dr. Athanase Billis do Departamento de Anatomia Patológica do Hospital de Clínicas da Unicamp pela colaboração com aula.
Sobre o Dr. Pixel
![]() Disponível online desde dezembro de 2015, e atualmente com milhares de acessos por dia, o site Dr. Pixel (www.fcm.unicamp.br/drpixel) tem como objetivo o ensino e a atualização em diagnóstico por imagem. Suas aulas, discussões de casos e banco de imagens são destinados principalmente a estudantes da graduação em medicina, residentes e médicos especialistas ou não em diagnóstico por imagem.
Disponível online desde dezembro de 2015, e atualmente com milhares de acessos por dia, o site Dr. Pixel (www.fcm.unicamp.br/drpixel) tem como objetivo o ensino e a atualização em diagnóstico por imagem. Suas aulas, discussões de casos e banco de imagens são destinados principalmente a estudantes da graduação em medicina, residentes e médicos especialistas ou não em diagnóstico por imagem.
O conteúdo do site é produzido no Hospital da Mulher “Prof. Dr. José Aristodemo Pinotti” – CAISM –Universidade Estadual de Campinas (Unicamp), Campinas, São Paulo, Brasil, com o apoio dos Departamentos de Tocoginecologia e Radiologia e pelo setor de Medicina Nuclear da Faculdade de Ciências Médicas (FCM) -UNICAMP. A execução técnica é de responsabilidade do Núcleo de Tecnologia da Informação da FCM. Todo o conteúdo do Dr Pixel foi preparado a fim de assegurar o anonimato dos pacientes.
[1] Médico residente do Departamento de Radiologia da Faculdade de Ciências Médicas – FCM / UNICAMP.
[2] Médico residente do Departamento de Anatomia Patológica da Faculdade de Ciências Médicas – FCM / UNICAMP.






