Por Fredson Costa Serejo*
Introdução
Embora a profissão do Biomédico tenha mais de 50 anos ainda não conseguimos ter acesso à oportunidades de trabalho, no setor público, em todos os municípios do Brasil. E quando ocorrem concursos a maioria das vagas sempre é destinada para a área de Análises Clínicas. Nesse artigo, faremos uma breve reflexão sobre (I) as diversas áreas da Saúde Pública onde o Biomédico já atua e outras a serem exploradas e (II) quais são as características das principais cidades do Brasil onde tem Biomédicos nos seus quadros de servidores.
Para entender mais como funciona o Sistema Único de Saúde (SUS) e como ele realiza as ações de promoção de saúde, vigilância em saúde, controle de vetores e educação sanitária podemos dividir a oferta de serviços e cuidado em níveis de Atenção Básica, Atenção Secundária e Atenção Terciária e Hospitalar.
O desenvolvimento da atenção primária – ou ATENÇÃO BÁSICA, como é chamada no Brasil – tem recebido muito destaque no SUS. Impulsionada pelo processo de descentralização e apoiada por programas inovadores, a atenção básica tem o objetivo de oferecer acesso universal e serviços abrangentes, coordenar e expandir a cobertura para níveis mais complexos de cuidado (p. ex., assistência especializada e hospitalar), bem como implementar ações intersetoriais de Educação em Saúde (promoção de saúde e prevenção de doenças) e de Educação Permanente (atualização e treinamento das Equipe de Profissionais). Para isso, têm sido utilizadas diversas estratégias de repasse de recursos e organizacionais, em particular o Programa de Agentes Comunitários de Saúde e o Programa de Saúde da Família (PSF). Esses dois programas fizeram parte de uma estratégia governamental para reestruturar o sistema e o modelo assistencial do SUS. Criado inicialmente como um programa vertical que oferecia especialmente serviços de saúde materno-infantis a populações mais carentes ou de alto risco, o PSF tem sido a principal estratégia de estruturação da atenção básica dos sistemas locais de saúde, desde 1998. Uma característica inovadora do PSF é sua ênfase na reorganização de unidades básicas de saúde para que se concentrem nas famílias e comunidades e integrem a assistência médica com a promoção de saúde e as ações preventivas. O PSF funciona por meio de equipes de saúde da família – compostas por um médico, um enfermeiro, um auxiliar de enfermagem e quatro a seis agentes comunitários de saúde – e, desde 2004, começou a incluir equipes de saúde bucal. As equipes de saúde da família trabalham em unidades de Saúde da Família que atuam em áreas geográficas definidas e com populações adscritas, com 600 a 1.000 famílias para cada Estratégia Saúde da Família (ESF). As equipes representam o primeiro ponto de contato com o sistema de saúde local, coordenam a atenção e procuram integrar com os serviços de apoio diagnósticos, assistência especializada e hospitalar. Os serviços de saúde e as atividades de promoção de saúde funcionam nas unidades, nas casas dos pacientes e na comunidade. (MINISTÉRIO DA SAÚDE, 2006).
A tendência à criação e ao fortalecimento de estruturas regulatórias nas secretarias municipais de saúde e nas unidades de saúde da família, embora ainda esteja em seus estágios iniciais, tem sido fortemente influenciada pela expansão do PSF. Alguns municípios investiram na Regulação através de sistemas descentralizados e computadorizados para monitorar as listas de espera para serviços especializados, aumentar a oferta de serviços, implementar diretrizes clínicas e utilizar prontuários médicos eletrônicos como estratégias para a integração do cuidado primário com a rede de serviços especializados. O Ministério da Saúde também implementou diretrizes clínicas baseadas em evidências para a gestão de doenças crônicas. O uso de serviços do PSF também está associado a melhorias em alguns resultados em saúde, como a redução na taxa de mortalidade infantil pós-neonatal (amplamente atribuível à redução no número de mortes por doença diarréica e por infecções do aparelho respiratório). Outros benefícios para o sistema de saúde incluem melhorias na notificação de estatísticas vitais e reduções em internações hospitalares potencialmente evitáveis, que caíram quase 15% desde 1999.
Mesmo que o número de contratos de trabalho temporários tenha diminuído, a força de trabalho na atenção básica ainda apresenta alta rotatividade, particularmente por conta das distintas estruturas salariais e contratos de emprego oferecidos pelos diferentes municípios. A expansão e a consolidação do PSF são dificultadas ainda mais pela presença de muitas unidades tradicionais de atenção básica criadas antes do PSF, localizadas muitas vezes na mesma área geográfica das unidades de saúde da família. Em geral, esses dois serviços distintos não estão integrados e a população utiliza um ou outro, de acordo com a facilidade de acesso e a sua conveniência. Em 2010, 15% dos municípios não tinham equipes do PSF. Também é ainda insuficiente o investimento na integração da atenção básica com outros níveis assistenciais; a oferta de serviços especializados é dificultada também pela baixa integração entre prestadores dos níveis municipal e estadual, especialmente na oferta de exames de apoio diagnóstico. A capacidade administrativa no nível municipal é muitas vezes deficiente, assim como a regulamentação nacional. Tais obstáculos impedem a atenção básica de atingir plenamente seus objetivos e ressaltam o fato de que estratégias como a de saúde da família são processos em construção. (ALMEIDA, 2010)
Para abordar semelhantes problemas, melhorar o acesso e a qualidade dos serviços, o governo lançou, em 2006, a Política Nacional de Atenção Básica e, em 2008, os Núcleos de Apoio à Saúde da Família (NASF). Tais equipes multiprofissionais, se associam ao PSF para expandir a cobertura e o escopo da atenção básica e apoiar o desenvolvimento das redes de referência e contrarreferência regionais. Atualmente, nas equipes do NASF podem atuar as seguintes ocupações do Código Brasileiro de Ocupações – CBO: Médico Acupunturista; Assistente Social; Profissional/Professor de Educação Física; Farmacêutico; Fisioterapeuta; Fonoaudiólogo; Médico Ginecologista/Obstetra; Médico Homeopata; Nutricionista; Médico Pediatra; Psicólogo; Médico Psiquiatra; Terapeuta Ocupacional; Médico Geriatra; Médico Internista (clinica médica), Médico do Trabalho, Médico Veterinário, profissional com formação em arte e educação (arte educador) e profissional de saúde sanitarista (sendo incluído o Biomédico por ter essa habilitação), ou seja, profissional graduado na área de saúde com pós-graduação em saúde pública ou coletiva ou graduado diretamente em uma dessas áreas.
O NASF trabalha na lógica do apoio matricial. Isso significa, em síntese, uma estratégia de organização da clínica e do cuidado em saúde a partir da integração e cooperação entre as equipes responsáveis pelo cuidado de determinado território. A ideia é que os profissionais da equipe do NASF possam compartilhar o seu saber específico com os profissionais da ESF, fazendo com que a equipe Saúde da Família amplie seus conhecimentos e, com isso,aumente a resolutividade da própria atenção básica. São exemplos de ações de apoio matricial: discussão de casos, atendimentos compartilhados (NASF + ESF vinculada), atendimentos individuais do profissional do NASF precedida ou seguida de discussão com a ESF, construção conjunta de projetos terapêuticos, ações de educação permanente, intervenções no território e na saúde de grupos populacionais e da coletividade, ações intersetoriais, ações de prevenção e promoção da saúde, discussão do processo de trabalho das equipes e etc.
Em resumo o NASF tem uma atuação integrada permite realizar discussões de casos clínicos, possibilita o atendimento compartilhado entre profissionais tanto na Unidade de Saúde como nas visitas domiciliares, permite a construção conjunta de projetos terapêuticos de forma que amplia e qualifica as intervenções no território e na saúde de grupos populacionais. Essas ações de saúde também podem ser intersetoriais, com foco prioritário nas ações de prevenção e promoção da saúde (BRASIL, 2010).
A prestação de serviços especializados no SUS é problemática, pois a oferta é limitada e o setor privado contratado muitas vezes dá preferência aos portadores de planos de saúde privados. A ATENÇÃO SECUNDÁRIA é pouco regulamentada e os procedimentos de média complexidade frequentemente são preteridos em favor dos procedimentos de alto custo. O SUS é altamente dependente de contratos com o setor privado, sobretudo no caso de serviços de apoio diagnóstico e terapêutico; apenas 24,1% dos tomógrafos e 13,4% dos aparelhos de ressonância magnética são públicos e o acesso é desigual. Apesar disso, políticas destinadas ao aumento da oferta pública levaram ao crescimento do número de procedimentos ambulatoriais especializados no SUS nos últimos dez anos. Em 2010, tais procedimentos representaram cerca de 30% das consultas ambulatoriais. Em 2001, foi aprovada a Lei da Reforma Psiquiátrica, com o propósito de desinstitucionalizar a atenção e reforçar os direitos das pessoas com transtornos mentais, levando à implementação de serviços ambulatoriais, como os Centros de Atenção Psicossocial (CAPS) e de serviços de residência terapêutica (SRT) para egressos de longa internação. Essa reforma levou à redução de 20.000 leitos psiquiátricos entre 2001 e 2010. Desde a aprovação da lei, o número de CAPS aumentou mais de três vezes (de 424 para 1.541) e o número de residências terapêuticas aumentou cinco vezes (de 85 para 475).
A atenção secundária também passou a contar com centros de especialidades odontológicas, serviços de aconselhamento para HIV/AIDS e outras doenças sexualmente transmissíveis, centros de referência em saúde do trabalhador e serviços de reabilitação. Em 2008, foram criadas unidades de pronto-atendimento (UPA) que funcionam 24 horas para aliviar a demanda nas emergências hospitalares. Essas unidades se articulam com o SAMU, que conta com ambulâncias (equipadas para o suporte básico ou avançado), helicópteros, embarcações e até motocicletas capazes de atender pessoas nas ruas, em casa ou no trabalho. Em maio de 2010, havia 391 UPA e o SAMU estava presente em 1.150 municípios, cobrindo 55% da população brasileira. Em 2008, o SUS assegurou 74% de toda a assistência domiciliar de emergência. Com a reforma no sistema de saúde, a tendência tem sido estruturar subsistemas paralelos dentro do SUS para atender a necessidades específicas, o que leva às dificuldades de coordenação e continuidade do cuidado. Em 2007, o Ministério da Saúde criou uma diretoria responsável pela integração entre a atenção básica, a vigilância em saúde e os serviços especializados e de emergência de modo a melhorar a gestão clínica, a promoção de saúde e o uso racional de recursos. (SOLLA, 2008)
A ATENÇÃO TERCIÁRIA no SUS inclui alguns procedimentos de alto custo, realizados predominantemente por prestadores privados contratados e hospitais públicos de ensino, pagos com recursos públicos a preços próximos ao valor de mercado. Como ocorre em vários outros sistemas de saúde em todo o mundo, os desafios da assistência hospitalar no Brasil incluem o controle de custos, o aumento da eficiência, a garantia da qualidade da atenção e da segurança do paciente, a provisão de acesso a cuidados abrangentes, a coordenação com a atenção básica e a inclusão de médicos na resolução de problemas. O sistema de saúde brasileiro não é organizado como uma rede regionalizada de serviços e não existem mecanismos eficazes de regulação e de referência e contrarreferência. No entanto, existem no SUS políticas específicas para alguns procedimentos de alto custo (p. ex., o sistema de gerenciamento de listas de espera para transplantes de órgãos) e para algumas especialidades, como cirurgia cardíaca, oncologia, hemodiálise e transplante de órgãos, que estão sendo organizadas na forma de redes.
O Ministério da Saúde tem tentado organizar redes de serviços por meio do fortalecimento do PSF e da implementação dos Territórios Integrados de Atenção à Saúde (TEIAS). Contudo, obstáculos estruturais, procedimentais e políticos, como desequilíbrio de poder entre integrantes da rede, falta de responsabilização dos atores envolvidos, descontinuidades administrativas e a alta rotatividade de gestores por motivos políticos, tendem a comprometer a efetividade dessas iniciativas (LOPES, 2010). No setor privado, o modelo de atenção gerenciada (managed care) só foi adotado por poucas empresas de planos de saúde privados, predominando um modelo de atenção focado na demanda individual, e não em estratégias de promoção da saúde de base populacional. A probabilidade de um paciente ser internado num hospital aumenta com a disponibilidade de leitos e de unidades de atenção básica e diminui com a distância entre o município onde vive o paciente e o local onde o serviço está disponível. Essa situação é preocupante, pois uma em cada cinco internações hospitalares no SUS ocorre em hospitais de municípios diferentes daqueles onde o paciente vive. Assim, habitantes de municípios pobres têm menos possibilidade de obter internação que habitantes de municípios mais ricos, o que exige políticas não somente para regionalizar e assegurar o transporte de pacientes ao hospital, mas também para modificar os modelos de cuidado de modo a reduzir tais desigualdades no acesso (FARIAS, 2009). A regulação do SUS tem sido influenciada por vários grupos de interesse, desde o setor privado até grupos associados ao movimento pela reforma sanitária. Infelizmente, os mecanismos regulatórios existentes ainda não são suficientemente robustos para promover mudanças significativas nos padrões históricos da assistência hospitalar.
O acesso universal, igualitário e ordenado às ações e serviços de saúde, se inicia pelas portas de entrada do SUS e se completa na rede regionalizada e hierarquizada, de acordo com a complexidade do serviço, contendo: Atenção Primária; urgência e emergência; atenção psicossocial; atenção ambulatorial especializada e hospitalar; Vigilância em Saúde. Os níveis de saúde da população expressam a organização social e econômica do país. A definição ampliou-se, sendo que a VIGILÂNCIA EM SAÚDE é responsável por todas as ações de vigilância, prevenção e controle de agravos, prioritariamente com ações de promoção à saúde, com o monitoramento epidemiológico das doenças transmissíveis e não transmissíveis, de atividades sanitárias programáticas, de vigilância em saúde ambiental e saúde do trabalhador, elaboração e análise de perfis demográficos epidemiológicos, proposição de medidas de controle etc. A Vigilância encontra-se distribuída em patamares hierárquicos técnico-administrativos, nas esferas federal, estadual, municipal e regional, sendo que a base de todas as informações é a região, mais precisamente a microárea.
Atenção especial deve ser dada à VIGILÂNCIA EM SAÚDE que tem um fluxograma de informações e apresenta várias interfaces entre diferentes sistemas: Vigilância; Atendimento (Primário, Secundário e Terciário); laboratórios; centros de pesquisa; centros universitários; outras secretarias etc. A Vigilância em Saúde está incluída no campo de ação do SUS e desenvolve programas relevantes de prevenção e controle, devendo ser utilizada para o estabelecimento de prioridades, alocação de recursos e orientação programática, em várias áreas:
Epidemiológica: Realiza um conjunto de ações que proporcionam o conhecimento, a detecção ou a prevenção de qualquer mudança nos fatores determinantes e condicionantes de saúde individual ou coletiva, com a finalidade de recomendar e adotar medidas de prevenção e controle de doenças ou agravos. Trabalha com doenças sexualmente transmissíveis agudas e crônicas; doenças transmissíveis agudas; doenças transmissíveis crônicas; doenças imunopreveníveis; investigações e respostas a casos e surtos e epidemias; doenças emergentes; agravos inusitados; inclui o também o Programa Nacional de Imunização (PNI), descentralizado aos municípios.
Ambiental: Desencadeia um conjunto de atividades relativas às zoonoses e questões sanitárias ligadas ao meio ambiente e riscos à saúde (água, ar e solo), com ações integradas com as subprefeituras e outras secretarias, devendo participar na formulação da política e na execução de ações de saneamento básico.
Saúde do trabalhador: Desencadeia um conjunto de atividades que, por meio das ações de vigilância epidemiológica e vigilância sanitária, se destinam à promoção e à proteção à saúde dos trabalhadores, assim como visa à recuperação e à reabilitação da saúde dos trabalhadores submetidos aos riscos e agravos advindos das condições de trabalho.
Imunização: É o conjunto de todas as atividades relacionadas com os imunobiológicos e sua adequada utilização. O Programa Nacional de Imunização (PNI) é reconhecidamente um dos melhores do mundo, estando vigente desde 1973, continuamente propiciando expressivos benefícios na prevenção de doenças, obtendo reiterados sucessos, nunca tendo sido interrompido. Podem ocorrer surtos ou acontecimentos inesperados mesmo com imunobiológicos eficazes, cabendo providências complementares organizadas, seguindo diretrizes da Vigilância em Saúde, com respaldo científico e rigoroso sistema avaliador de qualidade, também com controle de procedimentos inadequados e eventos adversos de imunobiológicos, acompanhando também de maneira rigorosa o armazenamento, a conservação e o transporte de vacinas até sua utilização.
Sanitária: Realiza um conjunto de ações capaz de eliminar, diminuir ou prevenir riscos à saúde e de intervir nos problemas sanitários decorrentes do meio ambiente, da produção e circulação de bens e da prestação de serviços de interesse da saúde.
Infraestrutura: Infraestrutura laboratorial e de apoio diagnóstico, do sistema de informações de doenças de notificação compulsória, entre outros. Atualmente, é utilizado o Gerenciador de Ambiente Laboratorial (GAL) um sistema de informação utilizado para o monitoramento e controle de exames laboratoriais, que foi desenvolvido por intermédio da Coordenação Geral de Laboratório de Saúde Pública (CGLAB), em parceria com o Departamento de Informática do Sistema Único de Saúde (Datasus). O GAL é utilizado nos laboratórios de saúde pública de todo o País e tem como principais objetivos: proporcionar o gerenciamento das etapas para realização dos exames; a produção nas redes estaduais de laboratório de saúde pública e emitir relatórios com dados sobre a distribuição e ocorrência da doença (JESUS, 2013).
O desenvolvimento de sistemas de vigilância implica o acesso à elevada gama de informações, especialmente as relativas à morbidade, à mortalidade, à estrutura demográfica, ao estado imunitário e nutricional da população, à situação socioeconômica e ao saneamento ambiental, sendo que a Saúde atualmente tem sido a porta de entrada para vários sistemas, tendo íntima relação com a situação social regional. A Vigilância deve trabalhar de forma integrada e harmônica com todas as Unidades de Atendimento à Saúde – também intersetorialmente e intersecretarialmente.
Face às diversas áreas que o SUS oferece de atuação para os profissionais de Saúde, iremos verificar como tem sido a atuação do Biomédico nos Municípios nessas diversas áreas e nas principais cidades!
Metodologia
Este é um estudo descritivo exploratório cuja coleta de dados foi realizada nos bancos de dados do Cadastro Nacional de Estabelecimentos de Saúde (CNES) e também através do Instituto Brasileiro de Geografia e Estatística (IBGE). Foram avaliados os números de biomédicos por municípios, áreas de atuação, número populacional e renda per capita. A coleta dos dados foi realizada no período de março a abril/2018. As análises estatísticas de correlação e regressão linear foram realizadas pelo programa GraphPad Prism 5.
Resultados
I) Áreas de Atuação no SUS:
Um dos primeiros levantamentos realizados foi verificar quantos Biomédicos estão atuando no SUS como mostra a Tabela abaixo.
Tabela 1. Quantidade de Biomédicos por Região – Mar/2018
| Região | Quantidade |
| Norte | 1.064 |
| Nordeste | 2.101 |
| Sudeste | 4.442 |
| Sul | 1.185 |
| Centro-Oeste | 1.650 |
| TOTAL | 10.442 |
Fonte: Ministério da Saúde – Cadastro Nacional dos Estabelecimentos de Saúde do Brasil – CNES
É interessante frisar que nem todos os Biomédicos que trabalham no SUS são necessariamente concursados, sendo que a maioria são prestadores de serviços em diferentes relações de Natureza Jurídica, como mostra a Tabela 2.
Tabela 2. Natureza Jurídica dos Biomédicos
| Natureza Jurídica | Quantidade |
| 1. Administração Pública | 3.606 |
| 101-5 Órgão Público do Poder Executivo Federal | 24 |
| 102-3 Órgão Público do Poder Executivo Estadual ou do Distrito Federal | 1.004 |
| 103-1 Órgão Público do Poder Executivo Municipal | 168 |
| 110-4 Autarquia Federal | 112 |
| 111-2 Autarquia Estadual ou do Distrito Federal | 219 |
| 112-0 Autarquia Municipal | 2 |
| 113-9 Fundação Pública de Direito Público Federal | 30 |
| 114-7 Fundação Pública de Direito Público Estadual ou do Distrito Federal | 140 |
| 115-5 Fundação Pública de Direito Público Municipal | 36 |
| 121-0 Consórcio Público de Direito Público (Associação Pública) | 17 |
| 123-6 Estado ou Distrito Federal | 64 |
| 124-4 Município | 1.769 |
| 127-9 Fundação Pública de Direito Privado Municipal | 21 |
| 2. Entidades Empresariais | 5.197 |
| 201-1 Empresa Pública | 24 |
| 203-8 Sociedade de Economia Mista | 1 |
| 204-6 Sociedade Anônima Aberta | 321 |
| 205-4 Sociedade Anônima Fechada | 215 |
| 206-2 Sociedade Empresarial Limitada | 3.417 |
| 208-9 Sociedade Empresária em Comandita Simples | 1 |
| 213-5 Empresário (Individual) | 310 |
| 214-3 Cooperativa | 140 |
| 223-2 Sociedade Simples Pura | 45 |
| 224-0 Sociedade Simples Limitada | 508 |
| 230-5 Empresa Individual de Responsabilidade Limitada (de Natureza Empresária) | 200 |
| 231-3 Empresa Individual de Responsabilidade Limitada (de Natureza Simples) | 15 |
| 3. Entidades sem Fins Lucrativos | 1.619 |
| 306-9 Fundação Privada | 260 |
| 307-7 Serviço Social Autônomo | 9 |
| 399-9 Associação Privada | 1.348 |
| 4. Pessoas Físicas | 20 |
| TOTAL | 10.442 |
Fonte: Ministério da Saúde – Cadastro Nacional dos Estabelecimentos de Saúde do Brasil – CNES
O setor de diagnóstico concentra ainda a maior parcela dos Biomédicos, mas apesar disso, outras áreas começam a ser exploradas pelos Biomédicos quebrando o paradigma de que Biomedicina é somente Análises Clínicas, como mostra a Tabela 3.
Tabela 3. Biomédicos por Tipo de Estabelecimento
| Tipo de Estabelecimento | Quantidade |
| Unidade de Serviço de Apoio de Diagnose e Terapia | 4820 |
| Hospital Geral | 2844 |
| Clinica Especializada/Ambulatório Especializado | 606 |
| Hospital Especializado | 331 |
| Laboratório de Saúde Pública | 294 |
| Centro de Atenção Hemoterapia e/ou Hematológica | 272 |
| Policlínica | 266 |
| Centro de Saúde/Unidade Básica de Saúde | 260 |
| Pronto Atendimento | 190 |
| Unidade Mista | 102 |
| Secretaria de Saúde | 99 |
| Consultório | 91 |
| Laboratório Central de Saúde Pública – LACEN | 61 |
| Pronto Socorro Geral | 54 |
| Unidade de Vigilância em Saúde | 54 |
| Pronto Socorro Especializado | 27 |
| Hospital Dia | 23 |
| Central de Notif. Captação E Distr. Órgãos Estadual | 12 |
| Posto de Saúde | 10 |
| Unidade Móvel Terrestre | 5 |
| Farmácia | 4 |
| Cooperativa | 3 |
| Central de Regulação | 3 |
| Unidade Móvel Fluvial | 2 |
| Centro de Parto Normal | 2 |
| Centro de Apoio a Saúde da Família Casf | 2 |
| Unidade de Atenção à Saúde Indígena | 2 |
| Centro de Atenção Psicossocial – Caps | 2 |
| Serviço de Atenção Domiciliar Isolado(Home Care) | 1 |
| TOTAL | 10.442 |
Fonte: Ministério da Saúde – Cadastro Nacional dos Estabelecimentos de Saúde do Brasil – CNES
II) Características das Cidades com Biomédicos
Como mostrado anteriormente, embora tenhamos 10.442 Biomédicos atuando no SUS eles estão concentrados em poucas cidades no Brasil (SEREJO, 2018). Atualmente, temos 1.846 cidades que tem Biomédicos (33%) e nas outras 3.715 cidades não existe o cargo do Biomédico (67%).
A inserção do Biomédico no quadro de servidores é dependente da alteração da Legislação Municipal. Tal situação pode ser realizada mediante Audiências Públicas realizadas nas Câmaras Municipais que podem sugestionar ao Executiva a criação do cargo e alteração do Plano de Cargos e Salários dos funcionários públicos do município. Apesar disso, frente às diversas crises políticas, administrativas e financeiras é comum escutar das gestões municipais a eterna ressalva de que a abertura de novos cargos tem um grande impacto de geração de ônus para o município, e que os mesmo já se encontram em seu limite financeiro da lei de responsabilidade fiscal.
Frente às essas situações foram analisadas as 250 cidades com maior número de Biomédicos no Brasil. Constou dessa avaliação 78 cidades de pequeno porte (até 100 mil habitantes), 131 cidades de médio porte (entre 100 a 500 mil habitantes) e 41 cidades de grande porte (acima de 500 mil habitantes). As cidades variaram de 4.699 habitantes (Cidade de Canaã dos Carajás/PA) a mais de 12 milhões de habitantes (cidade de São Paulo/SP). De acordo com a análise estatística foi verificada uma correlação positiva (Coeficiente de Pearson r=0,8141; ***P<0,001) e um coeficiente de determinação (R2) de 0,6628 indicando forte influência (66,28%) do número populacional sobre a quantidade de Biomédicos conforme o Figura 1 abaixo:
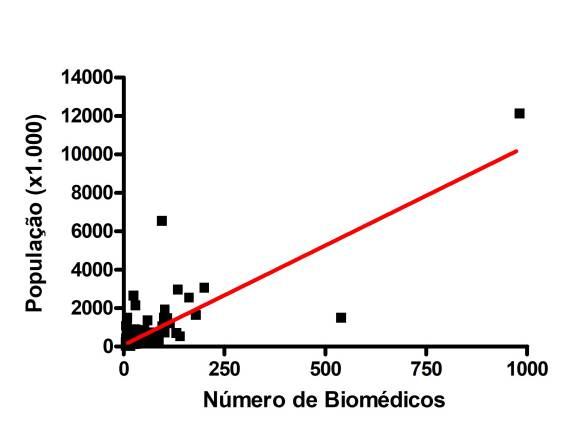
Fig. 1. Regressão Linear do Número de Biomédicos pela População (x1.000 habitantes)
Outra característica entre as cidades com mais Biomédicos é com relação a sua arrecadação. Muitas cidades alegam que a contratação e/ou abertura de concursos pode onerar os cofres públicos devido terem uma baixa arrecadação e não terem dinheiro para investir com mais mão-de-obra para a área de saúde. Frente a isso, realizamos também o levantamento da renda per capita das 250 cidades com maior número de Biomédicos. A renda per capita é um indicador econômico que calcula a quantidade de riqueza por habitantes de uma cidade, região ou país. É um ótimo indicador apesar de não refletir as situações de concentração de renda. Em nossa amostragem o valor de renda per capita variou de 7.861 reais (Ribeirão Pires/SP) à 182.225 reais (Barueri/SP) e os valores foram avaliados segundo a correlação de número de Biomédicos das cidades como mostra o Figura 2.

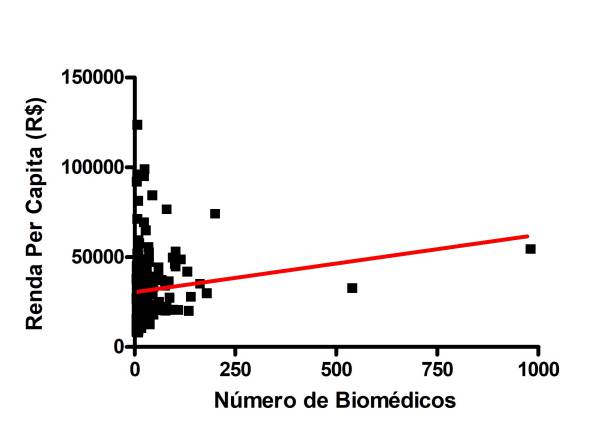
Figura 2. Regressão Linear do Número de Biomédicos por Renda per capita
De acordo com a análise estatística foi verificada uma correlação positiva (Coeficiente de Pearson r=0,1382; *P=0,0295), apesar disso, quando avaliado o coeficiente de determinação (R2) foi bem baixo 0,01911 indicando uma baixa influência (1,9%) da Renda per capita sobre a quantidade de Biomédicos nos Municípios.
Tais dados refletem apenas uma parcela dos municípios do Brasil que tem Biomédicos, e portanto, podem ter as suas limitações analíticas, mas apesar disso, nos traz um parâmetro quantitativo importante do dimensionamento dos Biomédicos. A limitação da inclusão do Biomédico não é financeira e sim populacional. Quanto mais habitantes, maior é a complexidade da ofertas de serviços no SUS sendo necessário um maior número de Biomédicos atuantes nos mais diversos setores. Assim, encontramos uma relação 1 biomédico para cada 7.000 habitantes (cidades até 100 mil habitantes); 1 biomédico para cada 16.000 habitantes (cidades entre 100 e 500 mil habitantes) e 1 biomédico para cada 35.000 habitantes (cidades acima de 500 mil habitantes).
Conclusão
Neste contexto, a inclusão do Biomédico perpassa por três dimensões principais no funcionalismo público:
Dimensão Político – Como mostrado pelo artigo existe uma demanda de mais profissionais de saúde, incluído o Biomédico, conforme aumenta o número populacional, sendo o fator de equilíbrio econômico municipal fundamental, porém, não preponderante, visto que a oferta de serviços à saúde da população deve estar em primeiro lugar. O desconhecimento da profissão ainda é um grande entrave, os políticos e sociedade devem estar abertos a maiores discussões através de audiências públicas, onde poderão debater sobre as adequações e realidades locais, e consequentemente a possibilidade de mudanças das leis para a inserção de novos profissionais.
Dimensão Administrativa – Com efeito, a criação de cargos públicos, através de novas leis, no âmbito do SUS é atribuição exclusiva do Poder Executivo, o qual tem a prerrogativa de organizar os seus serviços de forma autônoma e de acordo com a sua conveniência. A gestão em cada esfera de poder é a instância que possui expertise para avaliar se a atuação do biomédico se mostra necessária de acordo com a demanda em saúde. É imprescindível que a Gestão possa ter o entendimento que o modelo médico, assistencial e hospitalocêntrico tem sido substituído no SUS, e sofreu rupturas com o desenvolvimento da atenção primária, através de equipes multiprofissionais e prioritariamente implantadas nas áreas de maior vulnerabilidade das cidades. Infelizmente, sabemos que determinados cargos são políticos, contratados temporariamente e comissionados, e que pela alternância das gestões políticas, nunca dão continuidade ao planejamento de determinadas ações de saúde. Assim, cargos efetivos poderiam ser úteis em áreas estratégicas para melhoria das condições da saúde loco regional.
E por fim temos a Dimensão Formativa – A Universidade exerce papel fundamental no delineamento da formação em Biomedicina. É necessário uma melhor adequação das matrizes curriculares para atendimento das necessidades da Saúde Pública. Os cursos de Biomedicina estão muito focados no ensino tecnicista laboratorial, e outras áreas devem, e podem ser melhor aproveitadas para quebrar o paradigma de que Biomedicina é somente Análises Clínicas. Áreas como Gestão, Planejamento em Saúde, Auditoria, Controle e Avaliação, Regulação, Vigilância em Saúde (Epidemiológica, Ambiental e Sanitária), Educação em Saúde, Educação Permanente e nas áreas temáticas programáticas do SUS como Saúde do Idoso, Homem, Mulher, Criança e Adolescente, Atenção Básica, Saúde Mental, Urgência e Emergência e Redes de Atenção devem ser melhor abordados na graduação. Essas são áreas com enorme carência de pessoas capacitadas no SUS e que o Biomédico, por sua formação, tem habilidades e competências gerais e específicas requeridas para o exercícios de tais funções. Assim, poderá propiciar uma melhor formação e o fomento do trabalho multiprofissional e interprofissional, sendo necessária a apropriação teórica e prática, vislumbrando inclusive, a concretização de princípios e diretrizes do SUS. Percebe-se que o trabalho, nas Redes de Atenção à Saúde, necessita de profissionais que compreendam a importância das práticas colaborativas na produção do cuidado em saúde, sendo uma tendência inclusive da formação das Residências Multiprofissionais, que hoje é um campo fechado para o Biomédico.
Por fim, este artigo não pretendeu esgotar o assunto, mas proporcionar mais subsídios, para o surgimento de novas propostas de intervenção dialogada, que proporcionem uma constante evolução na discussão da ampliação da inclusão do Biomédico no Serviço Público e na melhoria da oferta de serviços para a Saúde da população.
Bibliografia
- ALMEIDA PF, Giovanella L, Mendonça MH, Escorel S. Desafios à coordenação dos cuidados em saúde: estratégias de integração entre níveis assistenciais em grandes centros urbanos. Cad Saúde Pública 2010; 2: 286–98.
- BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Diretrizes do NASF: Núcleo de Apoio a Saúde da Família / Ministério da Saúde, Secretaria de Atenção à Saúde, Departamento de Atenção Básica. – Brasília : Ministério da Saúde, 2010. 152 p. : il. – (Série A. Normas e Manuais Técnicos) (Caderno de Atenção Básica, n. 27)
- JESUS, R; GUIMARÃES, RP; BERGAMO, R et al. Sistema Gerenciador de Ambiente Laboratorial: relato de experiência de uma ferramenta transformadora para a gestão laboratorial e vigilância em saúde. Epidemiol. Serv. Saúde, Brasília, 22(3):525-529, jul-set 2013
- LOPES CMN. Regionalização em saúde: o caso de uma microrregião no Ceará (1998–2002 e 2007–2009) [tese]. Salvador: Instituto de Saúde Coletiva, Universidade Federal da Bahia; 2010.
- MINISTÉRIO DA SAÚDE. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. “Prevenção clínica de doenças cardiovasculares, cerebrovasculares e renais”. Cad Atenção Básica 2006; 14.
- SEREJO, Fredson. Biomedicina e os Concursos Públicos: Cenário Atual e Perspectivas. Revista Newslab, n.145, p. 44-49. Dez/Jan. 2018. Disponível em <https://www.newslab.com.br/biomedicina-e-os-concursos-publicos-cenario-atual-e-perspectivas/>. Acesso em: 15/02/18
- SOLLA J, Chioro A. Atenção ambulatorial especializada. In: Giovanella L, et al. (org.). Políticas e sistema de saúde no Brasil. Rio de Janeiro: Fiocruz; 2008: 627–73
 Fredson Costa Serejo
Fredson Costa Serejo
Doutor e Mestre em Biofísica – Universidade Federal do Rio de Janeiro – UFRJ.
Especialista em Educação na Saúde para Preceptores do SUS – Hospital Sírio Libanês/Ministério da Saúde.
Especialista em Micropolítica e Gestão do Trabalho em Saúde – UFF
Biomédico – CRBM 15688 – Hospital Municipal São Francisco de Assis – Porto Real/RJ
Professor Adjunto do Centro Universitário de Barra Mansa – UBM/RJ.
Email: preparabiomedico@gmail.com






