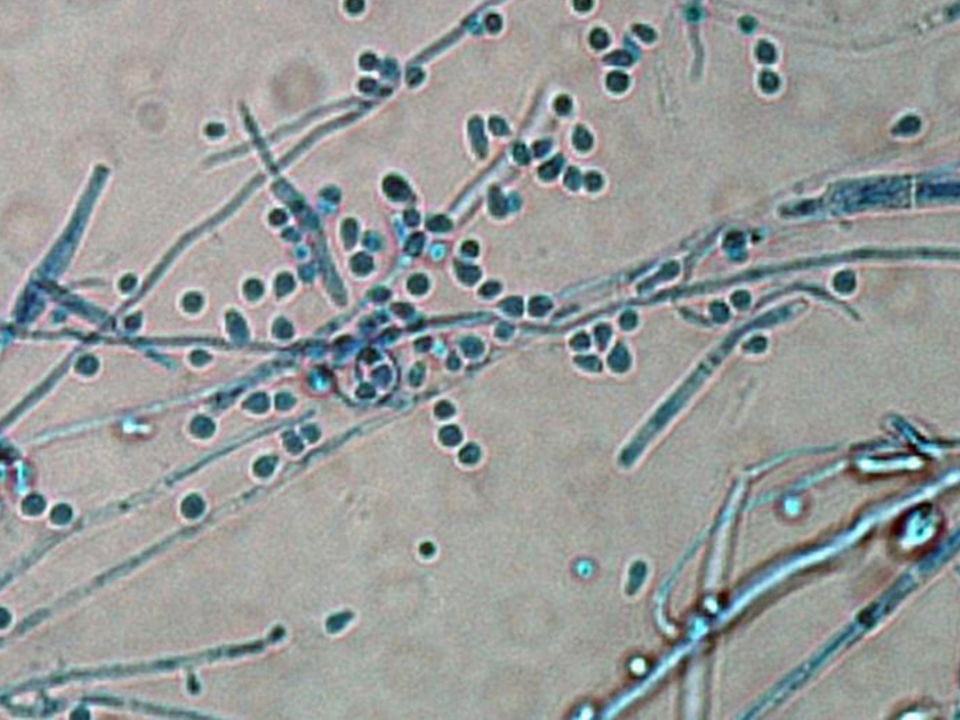
Imagine contrair uma micose que, a princípio, se mostra de menor importância, mas se espalha por várias partes do corpo em lesões extensas, ardidas e inflamadas. E que após meses de tratamento com diferentes medicamentos, continua voltando. Nos últimos dez anos, um fungo que causa uma micose assim, difícil de tratar, levou a grandes surtos de infecções graves em todo o mundo. No Brasil, o microrganismo foi identificado pela primeira vez em 2023 em um brasileiro após retornar de viagem para Londres, Inglaterra.
“Até então, a gente não tinha isolado esse fungo no Brasil. O Trichophyton indotineae causa uma infecção cutânea e é resistente ao tratamento convencional, o ‘padrão ouro’, que é a terbinafina”, explica Gil Benard, coordenador do Laboratório de Micologia Médica do Instituto de Medicina Tropical (IMT)/Departamento de Dermatologia da USP. O grupo publicou recentemente a descoberta em artigo na revista Anais Brasileiros de Dermatologia.
É provável que os poucos casos relatados até o momento na América do Sul se devam principalmente à identificação incorreta e subnotificação. “É necessário o sequenciamento genético e a identificação do gene de resistência. Se você olhar só no microscópio, pode verificar apenas que é um dermatófito [fungo que infecta a pele], mas não saberá a espécie”, diz Gil Benard.
O caso desse paciente chamou atenção dos profissionais da Santa Casa de São Paulo que o receberam. Liderados pelo dermatologista John Verrinder Veasey, coordenador da Disciplina de Dermatologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo e primeiro autor do trabalho, eles contataram o laboratório de Micologia do IMT e enviaram uma amostra, para auxiliar no diagnóstico, explica Benard. O artigo relata que foi realizado tratamento com diferentes medicamentos e a infecção sempre acabava retornando. Ao final, após o diagnóstico mais preciso, o paciente recebeu outro medicamento, e chegou a ter nova recidiva, mas depois acabou respondendo ao tratamento.
Fungos resistentes
Maria da Glória Sousa, professora de Micologia Médica, do Departamento de Dermatologia, que também assina o artigo, diz que existem algumas hipóteses para o surgimento dos fungos resistentes, entre elas as alterações climáticas. Mas ela ressalta também o papel do uso indiscriminado de antifúngicos, sejam medicamentos ou pesticidas. “A gente pode encontrar pesticidas com facilidade nos pet shops e a maioria das pessoas acha que é inofensivo, compra para tratar as plantinhas em casa. Mas ao aplicar, ao inalarmos, acabam gerando uma resistência, porque a estrutura química deles é semelhante ao antifúngico usado em humanos”, explica a pesquisadora do IMT.
Gil Benard acrescenta às preocupações a aplicação de pesticidas na agricultura e a automedicação para tratar micoses de pele. Se já era preciso atenção aos fungos causadores de infecções sistêmicas e hospitalares, agora está havendo problemas sérios também com as micoses superficiais.
“O gênero Trichophyton em geral causa micoses simples de pele, e muita gente vai na farmácia e compra um antifúngico tópico sem precisar de receita, o que considero uma questão muito séria, porque as infecções de pele, que eram um problema sem gravidade, podem virar um problemão”, alerta.
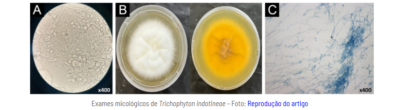
“Com esse fungo, já não dá para pensar ‘ah isso é bobagem, vai lá na farmácia que você vai conseguir resolver”, diz Benard, ressaltando que os antifúngicos vendidos muitas vezes são combinados com anti-inflamatórios (corticoides) – combinação problemática se usada erroneamente porque pode mascarar a doença. “Por exemplo, se a pessoa passa o remédio dois dias e para porque já melhorou, devido à ação do anti-inflamatório, isso pode induzir resistência no dermatófito. O Trichophyton sofreu mutações e que originaram uma variante que hoje já é considerada uma nova espécie, causando uma doença que não responde bem ao tratamento e se dissemina mais. Na Europa, Índia e Estados Unidos é quase como uma doença nova”.
“A gente tem poucos antifúngicos disponíveis”, diz Maria Glória, ao enfatizar que os problemas de saúde causados por estes microrganismos superficiais estão ficando cada vez mais complicados de resolver. “O que vai acontecer daqui a 10 anos a gente não sabe”, teme Gil Benard.
“Temos que começar a chamar atenção da imprensa para isso, senão a coisa vai crescer e ninguém vai ficar sabendo”, diz o pesquisador, que crê haver pouco investimento em vigilância epidemiológica em relação aos fungos. Aqui no Brasil, “só agora as doenças fúngicas estão sendo incluídas no rol das doenças de notificação obrigatória”.
“Isso é um desafio ainda maior no caso dessa micose que não mata, não tem letalidade, mas tem o que a gente chama de morbidade. Ela não responde bem ao tratamento e tende a se espalhar; as lesões são mais extensas, inflamatórias e passa a incomodar bem mais do que uma simples frieira”, diz Benard.
“Em relação às micoses cutâneas e subcutâneas, o indivíduo não morre delas, geralmente morre com elas, porque são de difícil tratamento. Mas elas prejudicam a qualidade de vida, que fica totalmente comprometida”, complementa Maria Glória Sousa.
Mais informações: gloriasousa@usp.br, com Maria da Glória Sousa Stafocker; johnvveasey@gmail.com, com John Veasey; e bengil60@gmail.com, com Gil Benard
Matéria – Texto: Luiza Caires
Imagem – Pesquisadores do Instituto de Medicina Tropical publicaram artigo descrevendo o primeiro caso no Brasil Trichophyton indotineae, ocorrido em 2023 – Foto: The University of Adelaide