Autores:
Letícia Gabriella de Almeida Santos
Letícia Gregório de Salles
Millena Messias Passaia
João Jorge Lorenzini
Daniela Santos Silva
Colégio Técnico “Antônio Teixeira Fernandes” – Colégio Univap
Resumo: Esquizofrenia é um distúrbio psicológico que ainda pouco se desenvolveu, carecendo de informações mais específicas para caracterizá-la e métodos mais eficazes para detectá-la. Com isso, vê-se na inteligência artificial e suas ferramentas tecnológicas uma boa alternativa para facilitar seu diagnóstico, tornando-o mais rápido e fácil, buscando iniciar o tratamento mais cedo e, consequentemente, melhorar a qualidade de vida e amenizar o impacto dos sintomas de seus portadores.
Palavras-chave: Esquizofrenia; inteligência artificial; diagnóstico; aplicação.
Abstract: Schizophrenia is a psychological disorder that has not yet developed, lacking more specific information to characterize it and more effective methods to detect it. Thus, artificial intelligence and its technological tools are seen as a good alternative to facilitate their diagnosis, making it faster and easier, seeking to start treatment earlier and, consequently, improve the quality of life and mitigate the impact of symptoms of its bearers.
Keywords: Schizophrenia; artificial intelligence; diagnosis; application.
INTRODUÇÃO
A esquizofrenia é uma doença que ocorre de forma espontânea que, geralmente, se manifesta na adolescência ou no início da fase adulta. O estudo desta vem sendo desenvolvido há muitos anos. Cientistas como, Kraepelin, Bleuler e Schneider, foram pioneiros na criação do conceito desse distúrbio psicológico. Desde então, sua definição evolui de acordo com o avanço das tecnologias científicas.
Apesar da recorrente análise, o diagnóstico da doença ainda é muito difícil, devido a lacunas existentes relacionadas à causa da mesma e a insuficiência de sintomas específicos. Por conta disso, é interessante a implantação de sistemas inteligentes em sua identificação. Dessa forma, facilitando a sua descoberta e, consequentemente, contribuindo para os avanços das pesquisas nessa área.
Os chamados “Expert Systems” são programas formados a partir do conhecimento de um especialista e uma máquina programada por ele. Estes se caracterizam por utilizar uma linguagem simplificada na apresentação dos possíveis diagnósticos e em suas explicações. Além disso, aconselham sobre as medidas que devem ser tomadas e sobre o que não deve ser feito.
A junção da inteligência artificial com a psiquiatria busca, de forma tecnológica, trazer eficiência para o tratamento. Como exemplo, temos o Diagno, primeiro sistema computacional desenvolvido com essa finalidade, por Thomas Willians e a equipe Spitzer, que resultou dentro do ambiente hospitalar, em um decréscimo de 14% no tempo de hospitalização, um aumento de 48% na rotatividade e uma diminuição de 24% no número de retornos (RAZZOUKA, SHIRAKAWA, MARI).
MÉTODO
Para a realização desse trabalho, foram feitas pesquisas em artigos científicos como a plataforma do Google Acadêmico e Google Livros no idioma português, a qual os estudos foram iniciados em fevereiro de 2021 até agosto de 2021- com os materiais utilizados publicados entre 1998 e 2021. Além disso, aconteceram reuniões com o especialista psiquiátrico Dr. João Lorenzini, que auxiliaram na obtenção de maiores informações sobre o tema proposto.
Por ser uma abordagem não tão explorada, tendo poucos estudos desenvolvidos até o momento, também se optou em utilizar o recurso do Google Forms, uma ferramenta disponibilizada para a criação de perguntas para o público responder, seguindo as normas de pesquisas que dizem que os formulários devem ser criados de maneiras aleatórias e voluntárias, com participantes não identificados conforme a resolução 510|2016 em que diz: “Pesquisa de opinião pública com participantes não identificados não necessitam de apreciação ética pelo CEP”. Assim, entenderíamos até onde as pessoas possuem conhecimento sobre tal assunto, trazendo como resultado 305 respostas.
DISCUSSÃO
A esquizofrenia teve seu conceito formado a partir de características de diversos distúrbios mentais. Sendo Emil Kraepelin o responsável por unir os principais conceitos apresentados por outros pesquisadores, como Hecker, Morel e Kahlbaum, e sendo considerado o pioneiro na descrição da doença, separando-a do grupo de “insanidade maníaco-depressivas”.
Em seus estudos, Kraepelin notou que ela surgia na juventude e, por conta disso, nomeou de demência precoce. Apresentou diversos sintomas comuns nos casos da mesma, mas que, para ele, não a caracterizavam inteiramente, já que poderiam estar presentes em outros distúrbios ou serem ausentes. Só ao final de suas contribuições, que definiu dois fatores que seriam característicos: enfraquecimento das atividades emocionais e perda da unidade interna das atividades de intelecto, emoção e volição.
Outro importante nome nesses estudos foi Eugen Bleuler, psiquiatra que originou o nome esquizofrenia, substituindo o termo demência precoce (GADELHA, Ary et al., 2020).
Seus sintomas foram definidos por Kraepelin, Bleuler e Schneider, que foram responsáveis pela complementação dos estudos entre si.
Enquanto Kraepelin decidiu não especificar os sintomas, por acreditar que estes eram muito genéricos entre problemas psicológicos e podiam variar com o tempo, Beuler quis definir alguns destes que caracterizassem a doença. Então, criou os seus “6 as”, que eram sintomas considerados fundamentais para o diagnóstico, sendo estes: transtornos afetivos, de pensamentos, de atenção, de avolição, autismo e ambivalência, e ainda tinham os sintomas acessórios, aqueles que podiam existir no quadro de alguns pacientes, mas que não eram característicos para diagnosticar, sendo alguns destes: alucinações, delírios, catatonia e desorganização.
Outras importantes contribuições foram as de Schneider que, baseado nos estudos de Bleuler, criou os conceitos de sintomas de primeira ordem, como: alucinações, percepções delirantes, escuta dos pensamentos narrados de fora e etc., e os de segunda ordem, como: perplexidade, catatonia, ideias delirantes e etc., já que, em sua visão, traria o diagnóstico de uma forma mais prática (GADELHA, Ary et al., 2020).
As criações e estudos dos três foram utilizados para a formulação de um conceito mais restrito sobre os sintomas da esquizofrenia e usados como critérios no diagnóstico da mesma.
Posteriormente, outros pesquisadores começaram a buscar uma forma mais simples de identificar os sintomas e então se basearam no método de Hughlings Jackson, em que as doenças tinham seus sintomas divididos em positivos e negativos. Criou-se assim o modelo de Crow, em que a esquizofrenia teve seus sintomas agrupados nesses dois critérios (ELKINS, Helio, 2000) (BECK, Aaron et al., 2010).
Os sintomas positivos são aqueles que o paciente adquire já no início da doença, sendo agudos e onde os remédios atuam e têm um bom resultado, como
por exemplo: alucinações, delírios e desorganização. Os negativos são crônicos, são as funções que o paciente tinha e perde por conta da doença, como: embotamento afetivo, retraimento social e contato pobre com a realidade. Além desses, o paciente pode apresentar alterações na cognição social, ou seja, perder a noção em relação às emoções, e, também, desenvolver outros tipos de distúrbios, como ansiedade, depressão e outros (BECK, Aaron et al., 2010) (LORENZINI, João, 2021).
A doença possui diversos ideais para explicar o que acontece para ser desencadeada, no entanto, as suas considerações etiológicas são bem complexas, e ainda não há nenhuma teoria concreta que seja completamente aceita. Sobretudo, sabe-se que a esquizofrenia é de origem multifatorial, em que fatores genéticos, fatores ambientais, alterações cerebrais e bioquímicas podem influenciar de forma totalmente variável ao aparecimento e evolução da doença (Alves, Cilene; Silva, Maria, 2001).
Por outro lado, desde o final do século XIX importantes psiquiatras europeus defendiam a tese de que a esquizofrenia é uma desordem de caráter hereditário. Assim, em 1916, o psiquiatra Ernst Rüdin fez o primeiro estudo em famílias, com o intuito de demonstrar suas observações clínicas sobre a agregação familiar as causas do aparecimento da esquizofrenia, porém surgiram problemas metodológicos, como à ausência de critérios claros para o diagnóstico da esquizofrenia. Contudo, deu-se continuidade aos estudos e no início da década de 80 houve avanços consideráveis, com base na utilização de critérios de diagnóstico operacionais (Filho, H; Samaia, H., 2000).
Em 1997, Kendler e Gardner realizaram uma reanálise dos três últimos estudos feitos em famílias, e concluíram que o risco de a doença se desenvolver em parentes de primeiro grau é dez vezes maior do que em parentes controles. Entretanto, já era evidente que a demonstração de caráter familiar não era suficiente para a comprovação genética da doença (Filho, H.; Samaia, H., 2000; Silva, R. 2006).
Além desses, ainda foram realizados outros estudos sobre esse fator, um deles foi analisar a taxa de concordância de manifestar a esquizofrenia em gêmeos monozigóticos e dizigóticos, evidenciando que em gêmeos monozigóticos, quando um irmão já é portador da doença a taxa de concordância para que o outro irmão possa apresentar a esquizofrenia é ao redor de 50%, já em gêmeos dizigóticos a taxa de concordância é ao redor de 12% (SILVA, Regina. 2006).
Ainda há diversos outros fatores para o desenvolvimento da doença, sendo eles: fatores ambientais, perdas de entes queridos, perda de emprego, exames escolares, problemas nutricionais, infecções viróticas no cérebro, e, também a má nutrição do feto na gestação (GADELHA, A.; NARDI, A.; SILVA, A. et al. 2021).
Segundo a psicóloga Regina Silva, outro fator é o nascimento prematuro e as complicações perinatais durante o parto, pois tais eventos podem causar danos ao hipocampo e córtex cerebral do feto, afetando diretamente o desenvolvimento cerebral durante a gestação.
Além disso, há também outras hipóteses desenvolvidas para explicar os genes da esquizofrenia, sendo a hipótese dopaminérgica, que se tornou a teoria mais citada e associada aos sintomas da esquizofrenia. Essa hipótese embasa-se no fato da mediação antipsicótica, que bloqueia os receptores pós-sinápticos da dopamina do subtipo D2, assim fazendo com que ocorra melhora aos sintomas da doença (PITTA, José do Nascimento).
No decorrer do século XX, novos esforços tecnológicos foram desenvolvidos para melhor compreender e definir as manifestações clínicas da esquizofrenia através de imagens cerebrais. Com isso, novos estudos, mais detalhados, foram feitos com Tomografia Computadorizada e Ressonância Magnética Nuclear, trazendo imagens que confirmaram que há anormalidades estruturais e fisiológicas no cérebro de pacientes esquizofrênicos, como: reduções volumétricas, disfunções neuropsicológicas e hipermetabolismo do córtex pré-frontal dorsolateral durante tarefas neuropsicológicas, e, também outras áreas do giro central superior. Todas essas anormalidades podem estar diretamente correlacionadas com o aparecimento dos sintomas negativos e positivos da esquizofrenia (NETO, A., BRESSAN, R., FILHO, G., 2007; SILVA, R., 2006) (MONTEIRO, L.; CAMARGO, C.; TONIOLO, M., 2002; ALVEZ, C.; SILVA, M., 2001.; SILVA, R., 2006).
Na psiquiatria, a esquizofrenia traz um diagnóstico difícil de lidar, devido à ausência de cura (MARI; RAZZOUK; SHIRAKAWA, 2000). Sendo um diagnóstico apenas clínico sem ter um tipo de confirmação laboratorial. Com isso, foram criados nos últimos anos diferentes diagnósticos operacionais para poder classificá-lo, sendo esses: os critérios do Manual Diagnóstico e estatístico de transtornos mentais (DSM-5), sendo esses: a presença de, no mínimo, dois sintomas entre delírios, alucinações, desorganização, catatonia e os sintomas negativos, e estes devem ter permanência de seis meses. Também deve ser levado em conta que o paciente não tenha nenhum outro tipo de transtorno, visando não atrapalhar na eficácia do diagnóstico. (GADELHA, Ary et al., 2020) Também é importante enfatizar a escala das síndromes Positiva e Negativa – PANSS. Ela é dividida em três grupos: sintomas negativos, positivos e gerais, compostos por 30 tópicos, em que cada um possui um espaço de avaliação. É a partir do preenchimento dessas escalas que o especialista vai poder acompanhar o desenvolvimento da doença e pensar nas possibilidades do tratamento (RAZZOUK; SHIRAKAWA; MARI,1999) (CHAVES, A.; SHIRAKAWA, I., 1988) (LUKASOVA, Katerina et al., 2007).
Um dos objetivos é aplicar o raciocínio presente nos especialistas com intuito de um resultado, uma resposta mais complexa e eficiente (RAZZOUK; SHIRAKAWA, MARI, 1999). Para isso, deve-se procurar realizar diversas técnicas de tratamento ao longo do tempo, até os sintomas desaparecerem definitivamente. Com isso, as avaliações possuem a responsabilidade de escolher o método mais eficiente e adequado para o seu paciente, utilizando de abordagens específicas (SANTOS, 2001).
Sendo uma doença psicológica crônica, cientificamente não possui cura, entretanto, possui tratamentos necessários para aliviar os seus sintomas e melhorar a qualidade de vida do paciente.
Em 1952, no início da psicofarmacologia contemporânea, o cirurgião francês Henri Laborati utilizava uma mistura de drogas, mais conhecido como um “coquetel lítico” para aliviar reações neuronegativas em pacientes que eram submetidos a algumas cirurgias prolongadas realizadas com baixa temperatura e nessa mistura participava o composto anti-histamío prometazina. Assim, ao observar os efeitos de seu análogo químico clopromazina, ele notou que os pacientes ficavam em estado peculiar, caracterizando uma indiferença emocional. Mediante essa observação que despertou curiosidades, Laborati junto com os médicos psiquiatras Jean Delay e Pierre Deniker, sugeriu fazer o uso experimental da droga farmacológica clorpromazina em pacientes internados em hospitais psiquiátricos por um longo prazo, e surpreendentemente houve uma grande melhora, possibilitando o retorno ao convívio social. Desta forma, os sintomas característicos da esquizofrenia passaram a ser aliviados com o auxílio dessas drogas, caracterizando uma grande Revolução Farmacológica no século XX (SILVA, Regina, 2006).
Logo depois, outros estudos foram feitos para o tratamento da esquizofrenia e reconheceram outros fármacos possíveis para o alívio dos sintomas da doença, sendo eles: antipsicóticos de primeira geração e antipsicóticos de segunda geração.
Antipsicóticos de primeira geração têm a ação principal do bloqueio de receptores dopaminérgico do subtipo D2 no sistema nervoso central, melhorando os sintomas positivos da esquizofrenia Assim, sendo a clorpromazina, tioridazina, olazanpina, flufenazina, clopentixol, trifluorperazina e o haloperidol os principais medicamentos dessa classe, no entanto, causam alguns efeitos colaterais como sintomas de Parkison, acatisia, distonia, discinesia tardia, secura da boca e da pele e midríase (PANDOVANI, R., NEVES, M. SILVA, R. ,2011; OLIVEIRA, I. 2000).
Antipsicóticos de segunda geração são mais eficazes, pois atuam antagonizando a dopamina, receptores de monoaminas e a serotonina. Além disso, a clopozina e risperidona, medicamentos utilizados para o tratamento da esquizofrenia, tornam-se superiores aos antipsicóticos típicos, devido a esses medicamentos também agirem nos receptores D4, assim mostrando melhoras tanto nos sintomas positivos como nos negativos (COSTA, Mayara., 2015).
Ainda há o tratamento psicoterápico que é um recurso terapêutico importantíssimo, associado ao tratamento farmacológico, na recuperação e na reabilitação do indivíduo esquizofrênico. Dessa forma, o apoio psicoterapêutico baseia-se em encontros entre médico e paciente para conversas e avaliações clínicas para o manejo de estratégias que possam ajudar o enfrentamento de situações ocorridas na vida do paciente (SILVA, 2006).
De acordo com a médica psiquiatra Márcia Zanini “Os pacientes esquizofrênicos geralmente apresentam pouca condição de suportar altos níveis de tensão”. Por isso, o terapeuta deve ser ativo e monitorar a expressão dos afetos no encontro terapêutico, criando, assim, um clima de compreensão, respeito e empatia.
Desta forma, as intervenções psicoterapêuticas fazem-se necessárias para que possa dar um diagnóstico clínico para o paciente e planejar o processo de tratamento farmacológico.
Com o avanço tecnológico no século XX, sabe-se que a inteligência artificial é um dos recursos mais utilizados na medicina, através dos equipamentos de Tomografia Computadorizada e Ressonância Magnética Nuclear (MARGARIDO, I. 2020). Isso ocorre devido à presença de diferentes casos peculiares que se fazem necessários os usos desses sistemas para a obtenção de um bom diagnóstico (MENDES,1997).
Seus mecanismos são construídos com regras que pertencem aos conhecimentos existentes por aqueles que fazem seu uso, sendo utilizados para selecionar problemas em causas específicas (MENDES,1997).
Um dos principais objetivos desses sistemas é a busca por dispositivos que sejam capazes de realizar procedimentos semelhantes ao raciocínio humano de uma maneira mais prática e eficaz (GOMES, 2010). Sendo responsável por processar esses dados através de algoritmos, que vem se aperfeiçoando, além de procurar trazer diagnósticos cada vez mais eficientes (LOBO, 2017).
No entanto, na psiquiatria a abordagem psicopatológica e fenomenológica são procedimentos de extrema importância, porque os diagnósticos e as avaliações patológicas psiquiátricas são primeiramente baseados nas expressões dos próprios pacientes, em seus comportamentos relatados por terceiros e a avaliação de um médico psiquiatra (MARGARIDO, I. 2020).
Assim, à medida que a Inteligência Artificial for melhorada, será possível definir as doenças mentais mais precisamente do que o atualmente, tornando-se possível identificá-las mais precocemente ou em um estágio pródomo, onde intervenções podem ser mais eficazes, selecionando um tratamento apropriado para cada paciente, levando em conta as características individuais e os resultados das pesquisas (RAZZOUK, D. et al. 2000; MARGARIDO, I. 2020).
Segundo Inês Margarido, além da aplicação dos equipamentos de RMN e TC, há outras aplicações de inteligência artificial já desenvolvidas para o auxílio e terapia da saúde mental, sendo alguns exemplos:
- Terapia Analisada pelo Computador: programas constituídos por vídeos e questionários entregues ao paciente através de uma plataforma computadorizada, para ajudá-lo a lidar com seus sintomas;
- Terapias eletrônicas: sistema de terapias online que consiste em uma integra com apoio de pares online e networking social em um sítio moderado pelo clínico;
- Plataforma de monitorização AiCure: plataforma de identificação dos utilizadores de redes sociais que possui depressão, baseando-se em suas publicações.
Apesar de promissoras, essas técnicas de inteligência artificial precisam ser revisadas e aperfeiçoadas para que possam desenvolver uma maior resolução em seus critérios de diagnóstico.
RESULTADO
O Google Forms feito pelo grupo acerca do assunto teve 305 respostas, sendo obtidas as seguintes respostas:
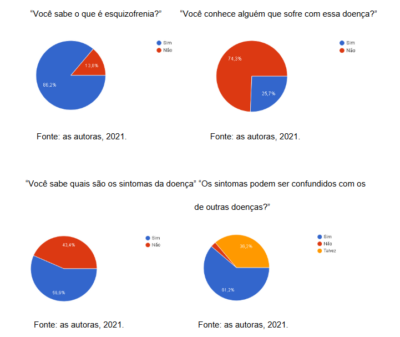
Os resultados mostram a importância da divulgação de informações acerca da doença, seus sintomas, seu diagnóstico e expor a ideia futura de relacionar a área da saúde com a tecnologia, a fim de trazer avanços aos estudos e pesquisas.
CONCLUSÃO
Devido aos fatos apresentados, acredita-se ter alcançado o objetivo esperado, visto que esse era dar uma ênfase maior ao tema escolhido, que possui tantas vertentes a serem trabalhadas, além do aprofundamento em seu desenvolvimento. Ao longo da pesquisa, ocorreu uma análise de como a Inteligência artificial pode auxiliar no diagnóstico da esquizofrenia, sendo uma área que continua buscando evoluir para auxiliar nesses distúrbios mentais.
A partir da construção de um arsenal de informações sobre tal fator, acredita-se que será possível ter resultados promissores nessa junção da tecnologia com os transtornos psicológicos, trazendo melhorias aos pacientes e desenvolvendo melhor essa alternativa tecnológica.
AGRADECIMENTO
Agradecemos, primeiramente, a Deus e nossas famílias por ter nos dado força e motivação para superar as dificuldades e poder concluir este trabalho.
Ao Colégio Univap, todos os professores e toda a equipe gestora por sempre acreditarem em nosso potencial e nos passar tanto conhecimento.
E, principalmente, a professora Daniela Santos Silva e o Dr. João Lorenzini, pelo suporte no pouco tempo que lhes coube, pelas suas correções e incentivos.
REFERÊNCIAS
ALVEZ, C.; SILVA, M. Esquizofrenia e seu tratamento farmacológico. Estudos de Psicologia. PUC- Campinas. v. 18, n. 1, p. 12- 22, janeiro 2001. Disponível em:< https://www.scielo.br/j/estpsi/a/ZzvLByxpHxqLPZqgVrj4GKz/?format=pdf&lang=pt> Acesso em: 15 de mai. 2021.
BECK, A. et al. Terapia cognitiva da esquizofrenia. São Paulo: Artmed, 2010. p. 17. Disponível em: < https://www.google.com.br/books/edition/Terapia_cognitiva_da_esquizofrenia/Iq_ejZefq-4C?hl=pt-BR&gbpv=1&printsec=frontcover> Acesso em : 15 de mai. 2021.
BRESSAN, R.; BIGLIANI, V.; PILOWSKY, L. Neuroimagem de receptores D2 de dopamina na esquizofrenia. Brazilian Journal of Psychiatry. São Paulo. v. 23. p. 47-48. mai. 2001. Disponível em:< https://www.scielo.br/j/rbp/a/mMtf45VyNm6LtykKbcCdDvQ/?lang=pt> Acesso em: 20 de mai. 2021.
CHAVES, A.; SHIRAWAKA, I. Escala das síndromes negativa e positiva – PANSS e seu uso no Brasil. Biblioteca virtual em saúde, São Paulo, v. 25, n. 6, dez. 1998. Disponível em: https://pesquisa.bvsalud.org/portal/resource/pt/lil-236712. Acesso em: 18 de jun. 2021.
ELKINS, Helio. A evolução do conceito de esquizofrenia neste século. Brazilian Journal of Psychiatry. São Paulo, v.22, n.1, mai. 2000. Disponível em:< https://www.scielo.br/j/rbp/a/tHc3WVC5r83N546JLCdwFTy/?lang=pt> Acesso em: 23 de mai. 2021.
GADELHA, A. et al. ESQUIZOFRENIA: teoria e clínica. 2 ed. Porto Alegre: Artemed, 2021. Disponível em:< https://www.google.com.br/books/edition/Esquizofrenia_2_ed/FYoBEAAAQBAJ?hl=pt-BR&gbpv=1> Acesso em: 20 de mai. 2021.
GOMES, Dennis. Inteligência Artificial: Conceitos e Aplicações. Olhar Científico. FAAr – Rondônia, v. 1, n. 2, p.234, ago./dez. 2012. Disponível em:< https://www.professores.uff.br/screspo/wpcontent/uploads/sites/127/2017/09/ia_intro.pdf> Acesso em: 10 de jun. 2021.
FILHO, H.; SAMAIA, H. ESQUIZOFRENIA: Aspectos genéticos e estudos de fatores de risco. Brazilian Journal of Psychiatry. São Paulo, v. 22, n. 1, p. 2-4. 2000. Disponível em: <https://www.scielo.br/j/rbp/a/rmytdVNhCwxPPCBW36Pwn7J/?format=pdf&lang=pt> Acesso em: 21 de mai. 2021.
LOBO, Luiz. Inteligência Artificial, o Futuro da Medicina e a Educação Médica. Revista Brasileira de Educação Médica. Brasília, v.42, n. 3, p. 5-6, jul. 2018. Disponível em:< https://www.scielo.br/j/rbem/a/PyRJrW4vzDhZKzZW47wddQy/?lang=pt&format=pdf> Acesso em: 10 de jun. 2021.
LORENZINI, João. Áudio com explicação. Disponível em:
LUKASOVA, K. et al. Percepção de expressões faciais em pessoas com esquizofrenia: movimentos oculares, sintomatologia e nível intelectual. PsicoUSF, São Paulo, v. 12, n. 1, p. 96-97, jun. 2007. Disponível em:< https://www.scielo.br/j/pusf/a/pqdpjSGG93dMbq5c7wjsLTJ/?lang=pt#>. Acesso em: 18 de jun. 2021.
MARGARIDO, I. T. M. M. A MEDICINA DO FUTURO NOS DIAS DE HOJE: Aplicação da Inteligência Artificial. Repositório da Universidade de Lisboa. Portugal. p. 1-34. 2020. Disponível em:< https://repositorio.ul.pt/bitstream/10451/46808/1/InesTMargarido.pdf>. Acesso em: 19 de jun. 2021
MENDES, R. Inteligência Artificial: sistemas especialistas no gerenciamento da informação. Ciências da Informação. Brasília. v. 26, n. 1, p- 39. jan./abr. 1997. Disponível em: < http://revista.ibict.br/ciinf/article/view/751/778> Acesso em: 10 de jun. 2021.
MONTEIRO, L.; CAMARGO, C.; TONIOLO, M. Um estudo comparativo sobre grau de comprometimento nos testes psicológicos de dois irmãos gêmeos univitelinos com esquizofrenia. Periódicos Eletrônicos em Psicologia. São Paulo, v. 3, n. 1, p. 110-123. jun. 2002. Disponível em:<http://pepsic.bvsalud.org/pdf/psic/v3n1/v3n1a08.pdf> Acesso em: 24 de mai. 2021.
MORAIS, M. O Sofrimento Psíquicos dos Familiares de Portadores de Esquizofrenia: Uma revisão bibliográfica. Repositório Institucional da UFPB. TCC-Farmácia. João Pessoa. 2015. Disponível em:< https://repositorio.ufpb.br/jspui/bitstream/123456789/1360/1/MCM04102016.pdf> Acesso em: 23 de mai. 2021.
NETO, A.; BRESSAN, R.; FILHO, G. FISIOTOPALOGIA DA ESQUIZOFRENIA: Aspectos gerais. Archives of Clinical Psychiatry. São Paulo, v. 34, n. 2, p. 198-203. 2007. Disponível em:< https://www.scielo.br/j/rpc/a/53rBmDJg5jpsRDNypdX9t5v/?format=pdf&lang=pt> Acesso em: 22 de mai. 2021.
OLIVEIRA, I. R. ANTPSICÓTICOS ATÍPICOS: Farmacologia e uso clínico. Brazilian Journal of Psychiatry. São Paulo. v.22, p. 38-40. maio 2000 Disponível em: < https://www.scielo.br/j/rbp/a/GCrCnMrXdhSyGf89HwHzxYn/?format=pdf&lang=pt> Acesso em: 27 de mai. 2021.
PITTA, J. C. N. FUNDAÇÃO TEÓRICA: Esquizofrenia. UNA-SUS. Disponível em:< https://www.unasus.unifesp.br/biblioteca_virtual/esf/2/unidades_casos_complexos/unidade27/unidade27_ft_esquizofrenia.pdf> Acesso em: 23 de mai. 2021.
RAZZOUK, D.; SHIRAKAWA, I.; MARI, J. Sistemas Inteligentes no Diagnóstico da Esquizofrenia. Brazilian Journal of Psychiatry. São Paulo, v.22, n.1, p. 35-37. 2000. Disponível em:< https://www.scielo.br/j/rbp/a/sWzSgYXvKMHNk7Whx5tL9qx/?lang=pt#> Acesso em: 19 de mar. 2021.
SANTOS, Angela. Diagnóstico Clínico Postural: Um guia prático. São Paulo: Summus Editorial, 2001. 9 p. Disponível em:< https://www.google.com.br/books/edition/Diagnostico_Clinico_Postural_Um_Guia_Pra/C16tQk1CNQkC?hl=pt-BR&gbpv=1&dq=Diagnostico+clinico+postural&printsec=frontcover> Acesso em: 15 de mai. 2021.
SILVA, R. ESQUIZOFRENIA: Uma revisão. Psicologia USP. São Paulo. v. 17, n.4, p. 263-285, 2006. Disponível em:< https://www.scielo.br/j/pusp/a/Vt9jGsLzGs535fdrsXKHXzb/?lang=pt&format=pdf> Acesso em: 20 de mai. 2021.
SILVA, R.; PADOVANI, R.; NEVES, M. O DELÍRIO NA PERSPECTIVA DAS NEUROCIÊNCIAS E DA TERAPIA COGNITIVA. Periódicos Eletrônicos em Psicologia. Rio de Janeiro. v. 7, n. 1, p 2-6, junho 2011. Disponível em:< http://pepsic.bvsalud.org/pdf/rbtc/v7n1/v7n1a02.pdf> Acesso em: 26 de mai. 2021.
TEIXEIRA, A. M. et al. Esquizofrenia: uma revisão bibliográfica. Revista UNILUS: Ensino e pesquisa, Santos, v.13, n.30, p.2, 2016. Disponível em:< http://revista.unilus.edu.br/index.php/ruep/article/view/688/u2016v13n30e688> Acesso em: 21 de mai. 2021.
VILLARES, C.; REDKO, C.; MARI, J. Concepções de doenças por familiares de pacientes com diagnóstico de esquizofrenia. Brazilian Journal of Psychiatry. São Paulo, v. 21, n. 1, p. 36-47, mar. 1999. Disponível em:< https://www.scielo.br/j/rbp/a/Y6nzFfM4sRwHMbcxfYRy8Nt/?lang=pt&format=pdf> Acesso em: 12 de jun. 2021.
ZANINI, M. H. Psicoterapia na Esquizofrenia. Programa de Esquizofrenia (Proesq), Unifesp. São Paulo. Brazilian Journal of Psychiatry. v. 22, n.1, p. 47-49. Mai. 2000. Disponível em: https://www.scielo.br/j/rbp/a/H5qMqCy4KXvDqjxHfLvChQF/?lang=pt> Acesso em: 28 de mai. 2021.







