A malária é um grande problema de saúde pública, afetando milhões de pessoas em todo o mundo. No Brasil, cerca de 99% da transmissão da malária concentra-se na região da Amazônia Legal, composta por nove estados (Acre, Amapá, Amazonas, Maranhão, Mato Grosso, Pará, Rondônia, Roraima e Tocantins).
Mas também há casos na região extra-amazônica, que ocorrem geralmente em área de Mata Atlântica e possuem maior letalidade devido, principalmente, ao retardo no diagnóstico e no tratamento.
Investigação epidemiológica
O primeiro passo para pensar no diagnóstico é investigar bem a história epidemiológica.
A transmissão geralmente ocorre em áreas rurais, como comunidades ribeirinhas, assentamentos, áreas indígenas e garimpos, mas também são registrados casos em áreas urbanas e periurbanas.
Quando suspeitar clinicamente?
O período de incubação da malária varia de acordo com a espécie de plasmódio. Para P. falciparum, de 8 a 12 dias; P. vivax, 13 a 17 dias; e P. malariae, 18 a 30 dias.
Quando pensamos em malária, uma lembrança importante são os padrões típicos de febre a cada dois dias (terçã), porém nem sempre este padrão é observado e sua ausência não pode atrasar o diagnóstico.
A crise aguda da malária caracteriza-se por episódios de calafrio, febre e sudorese. Tem duração variável de 6 a 12 horas e pode cursar com temperatura igual ou superior a 40 °C. Em geral, os paroxismos são acompanhados por cefaleia, mialgia, náuseas e vômitos. Após os primeiros paroxismos, a febre pode passar a ser intermitente.
Qualquer pessoa que apresente um dos sintomas descritos anteriormente e que foi exposta à área com risco de transmissão, deve ter a suspeita levantada. É o retardo no diagnóstico que leva à gravidade da doença.
Os sinais e os sintomas provocados por Plasmodium não são específicos, assemelhando-se aos de outras doenças febris agudas tais como dengue, chikungunya, zika, febre amarela, leptospirose, febre tifoide, infecção urinária, gripe. Neste contexto, a tomada de decisão para o tratamento da malária necessita da confirmação laboratorial.
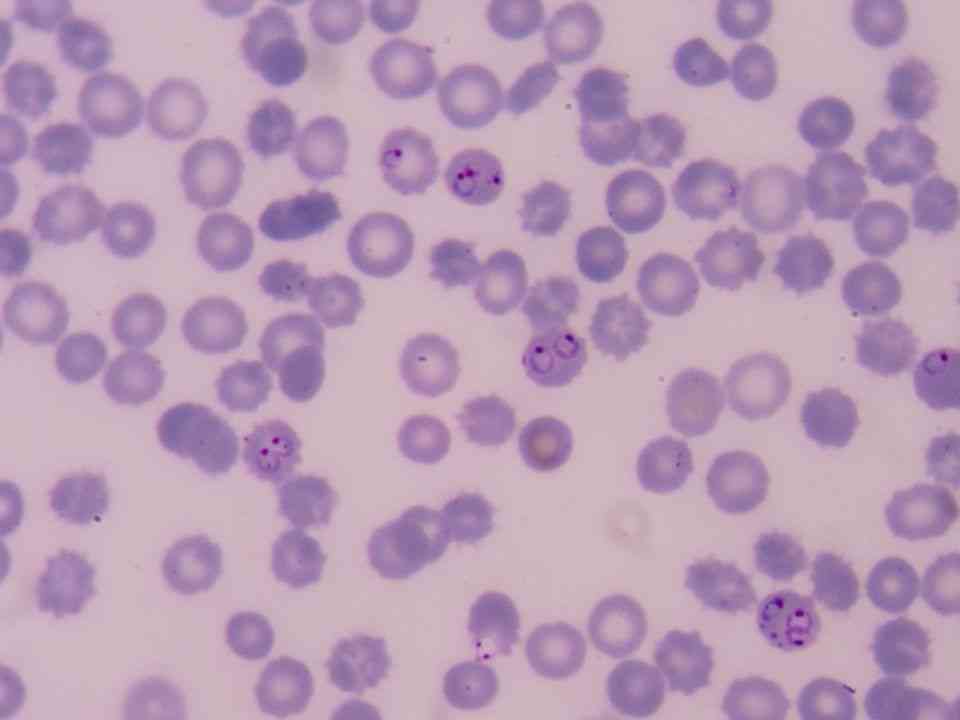
Diagnóstico laboratorial
O diagnóstico confirmatório da malária baseia-se no encontro de parasitos no sangue. O método mais utilizado é a microscopia de gota espessa de sangue, colhida por punção digital e corada pelo método de Walker.
O exame da gota espessa permite diferenciação das espécies de Plasmodium e do estágio de evolução do parasito circulante. No entanto, em casos de dúvida, um esfregaço pode ser feito porque permite melhor visualização das formas.
Há também os testes diagnósticos rápidos, que baseiam-se na detecção de antígenos dos parasitos por anticorpos
mono e policlonais, que são revelados por método imunocromatográfico. Os kits chegam a fornecer o diagnóstico entre 15 e 20 minutos.
Com relação à sensibilidade dos testes rápidos, no caso do P. falciparum, é maior que 90% quando comparado à gota espessa, para densidades maiores que 100 parasitos/µL de sangue. Os testes rápidos acabam sendo uma boa alternativa porque são simples, rápidos e dispensam microscópio e treinamento prolongado de pessoal.
Porém, há algumas desvantagens que precisamos nos atentar: não medir o nível de parasitemia e a possível perda de qualidade quando armazenado por muitos meses em condições de campo.
Os testes rápidos apresentam como resultado P. falciparum, P. vivax e malária mista devendo ser administrado o tratamento imediato conforme resultado apresentado no teste.
Tratamento da malária
Como já comentamos anteriormente, no Brasil, a prescrição e a dispensação dos antimaláricos deve ser feita apenas com resultado laboratorial confirmatório. Em caso de persistência dos sintomas, com exame negativo para malária, o exame poderá ser repetido a cada 24 horas.
O objetivo do tratamento de P. vivax e de P. ovale é curar tanto a forma sanguínea quanto a forma hepática (cura radical), e assim prevenir recrudescência (recorrência a partir de formas sanguíneas) e recaída (recorrência a partir de formas hepáticas). Para isso, usa-se a combinação de dois medicamentos: a conhecida cloroquina e a primaquina.
O tratamento é realizado com cloroquina por três dias (10 mg/kg no dia 1 e 7,5 mg/kg nos dias 2 e 3) e, para o tratamento radical, utiliza-se também primaquina, na dose de 0,5 mg/kg/dia por sete dias. Nas gestantes, se faz a cloroquina profilática durante toda a gravidez, já que não se pode usar a primaquina nesse grupo populacional.
É importante que o tratamento seja explicado ao paciente em linguagem clara e acessível. Abaixo, mostraremos a proposta de esquemas do Ministério da Saúde.


O tratamento de P. malariae assemelha-se ao tratamento para malária vivax (apenas cloroquina por três dias), porém sem a necessidade de uso da primaquina. Já no caso do P. Falciparum, recomenda-se o uso de artemeter/lumefantrina ou artesunato/mefloquina para o tratamento de P. falciparum, conforme a disponibilidade local, associada a dose única de primaquina.
Conclusão
A malária é uma um problema de saúde pública. É importante se atentar à história epidemiológica e estabelecer o diagnóstico e tratamento precoce para evitar que os casos evoluam com gravidade.
Autora:
Residência em Clínica Médica na UFF ⦁ Graduação em Medicina pela UFF ⦁ Contato: dayquintan@hotmail.com
Instagram: @dayquintan
Referência bibliográfica:
Guia de tratamento de Malária no Brasil 2020. Ministério da Saúde. http://bvsms.saude.gov.br/bvs/publicacoes/guia_tratamento_malaria_brasil.pdf
Fonte: Pebmed